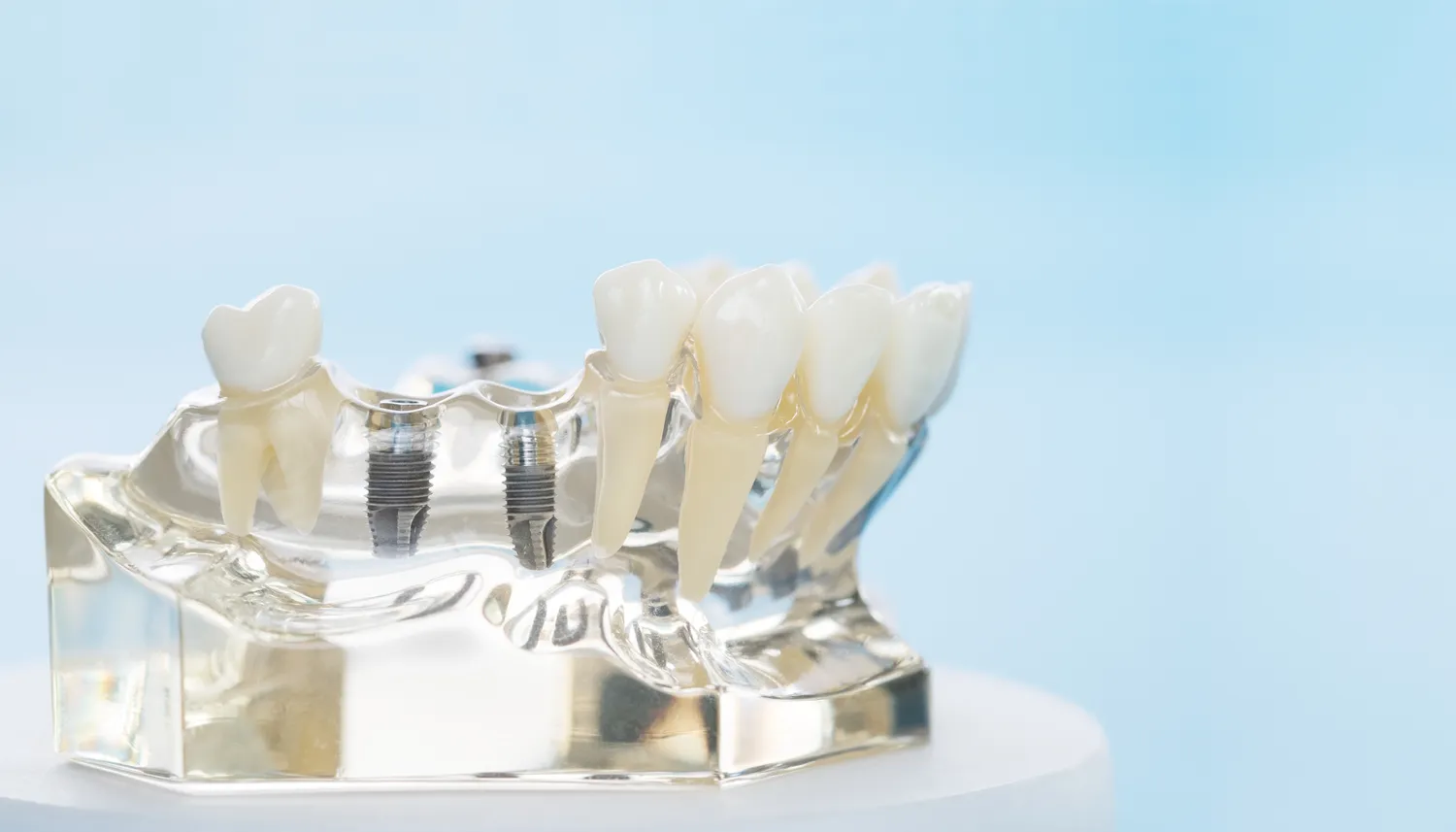
Implanty stomatologiczne to rewolucyjne rozwiązanie w dziedzinie protetyki, pozwalające na skuteczne uzupełnienie braków w uzębieniu. Zapewniają naturalny wygląd, komfort użytkowania i stabilność, zbliżoną do naturalnych zębów. Niemniej jednak, jak każda procedura medyczna, również wszczepienie implantów nie jest pozbawione pewnych ograniczeń. Istnieją sytuacje, w których zdecydowanie odradza się lub wręcz uniemożliwia przeprowadzenie zabiegu. Zrozumienie tych przeciwwskazań jest kluczowe dla bezpieczeństwa pacjenta i osiągnięcia optymalnych rezultatów leczenia.
Decyzja o wszczepieniu implantu powinna być poprzedzona szczegółową analizą stanu zdrowia pacjenta, jego historii medycznej oraz warunków panujących w jamie ustnej. Niektóre schorzenia ogólne, przyjmowane leki czy stan kości szczęki mogą stanowić poważne przeszkody, które należy rozważyć przed podjęciem ostatecznej decyzji. Celem tego artykułu jest przybliżenie pacjentom najważniejszych informacji dotyczących przeciwwskazań do implantacji, aby mogli podejmować świadome decyzje konsultując się ze swoim lekarzem stomatologiem.
Warto zaznaczyć, że wiele z tych przeciwwskazań nie jest bezwzględnych. Czasami, po odpowiednim leczeniu schorzeń ogólnych lub poprawie stanu miejscowego w jamie ustnej, przeprowadzenie implantacji staje się możliwe. Kluczowa jest otwarta komunikacja z zespołem medycznym oraz ścisłe przestrzeganie zaleceń lekarza przed, w trakcie i po zabiegu. Priorytetem zawsze powinno być zdrowie i bezpieczeństwo pacjenta, a nie tylko estetyka czy funkcjonalność uzupełnienia protetycznego.
Ważne informacje dla pacjentów o przeciwwskazaniach do implantacji
Przeciwwskazania do wszczepienia implantów stomatologicznych można podzielić na dwie główne kategorie: bezwzględne i względne. Przeciwwskazania bezwzględne oznaczają, że zabieg jest absolutnie niewskazany i może prowadzić do poważnych komplikacji zdrowotnych lub niepowodzenia leczenia. Przeciwwskazania względne sugerują, że zabieg może być ryzykowny, ale po odpowiednim przygotowaniu pacjenta, leczeniu lub zmianie nawyków, implantacja może być przeprowadzona z sukcesem. Kluczowe jest, aby lekarz dokładnie ocenił te czynniki indywidualnie dla każdego pacjenta.
Stan ogólny zdrowia pacjenta odgrywa fundamentalną rolę. Niektóre choroby przewlekłe, takie jak niekontrolowana cukrzyca, choroby serca, choroby autoimmunologiczne czy niedawno przebyte nowotwory, mogą znacząco wpłynąć na proces gojenia i integracji implantu z kością. W takich przypadkach, konieczna jest konsultacja z lekarzem prowadzącym daną chorobę oraz ścisła współpraca między specjalistami. Celem jest zminimalizowanie ryzyka powikłań i zapewnienie jak najlepszych rokowań dla pacjenta.
Stan higieny jamy ustnej jest kolejnym kluczowym aspektem. Niewystarczająca higiena prowadzi do rozwoju stanów zapalnych dziąseł i przyzębia, co może skutkować odrzuceniem implantu. Dlatego tak ważne jest, aby przed zabiegiem pacjent doprowadził jamę ustną do idealnego stanu zdrowia, a po zabiegu skrupulatnie przestrzegał zasad higieny. Regularne wizyty kontrolne u stomatologa i higienistki są niezbędne do utrzymania zdrowia jamy ustnej i długowieczności implantów.
Główne przeciwwskazania implantów stomatologicznych w praktyce klinicznej
Niewłaściwa budowa i jakość kości szczęki lub żuchwy jest kolejnym istotnym czynnikiem. Brak wystarczającej ilości tkanki kostnej, która mogłaby stanowić stabilne podparcie dla implantu, uniemożliwia jego prawidłowe wszczepienie i utrzymanie. W takich sytuacjach, zazwyczaj stosuje się techniki sterowanej regeneracji kości lub przeszczepy kostne, które mają na celu odbudowę utraconej tkanki. Proces ten wymaga czasu i odpowiedniego przygotowania, a decyzja o jego przeprowadzeniu zależy od indywidualnych predyspozycji pacjenta.
Przyjmowanie pewnych grup leków również może stanowić przeszkodę. Leki immunosupresyjne, stosowane po przeszczepach narządów, mogą osłabiać zdolność organizmu do gojenia i zwiększać ryzyko infekcji. Podobnie, leki bifosfonianowe, stosowane w leczeniu osteoporozy, mogą wpływać na metabolizm kostny i gojenie się tkanki kostnej po zabiegu chirurgicznym, zwiększając ryzyko martwicy kości. W każdym z tych przypadków, konieczna jest ścisła konsultacja z lekarzem prowadzącym i stomatologiem.
Rozważanie przeciwwskazań dla implantów stomatologicznych u różnych grup pacjentów
Pacjenci z niekontrolowaną cukrzycą stanowią szczególną grupę, dla której implanty stomatologiczne mogą wiązać się ze zwiększonym ryzykiem. Wysoki poziom glukozy we krwi upośledza krążenie i funkcje odpornościowe, co znacząco spowalnia proces gojenia i zwiększa podatność na infekcje. Dopiero po osiągnięciu stabilnego poziomu cukru i ścisłej kontroli choroby, można rozważać implantację, zawsze pod ścisłym nadzorem lekarza.
Kobiety w ciąży lub planujące ciążę powinny odroczyć zabieg wszczepienia implantów. Chociaż ciąża sama w sobie nie jest bezwzględnym przeciwwskazaniem, zaleca się unikanie procedur chirurgicznych, które nie są pilne, w tym okresie. Stres związany z zabiegiem, potencjalne leki przeciwbólowe czy znieczulenie mogą wpływać na rozwijający się płód. Po porodzie i okresie karmienia, można bezpiecznie przystąpić do planowania leczenia implantologicznego.
Osoby nadużywające alkoholu lub stosujące substancje psychoaktywne również stanowią wyzwanie. Te nawyki negatywnie wpływają na ogólny stan zdrowia, zdolność do prawidłowej higieny jamy ustnej oraz procesy gojenia. Często towarzyszą im niedobory żywieniowe i obniżona odporność. W takich przypadkach, kluczowe jest uzyskanie abstynencji i poprawa stanu zdrowia ogólnego przed rozważeniem implantacji, co wymaga często wsparcia specjalistów.
Wpływ chorób ogólnych na bezpieczeństwo implantów
Choroby układu krążenia, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, wymagają szczególnej uwagi. Choć nie są one bezwzględnym przeciwwskazaniem, konieczne jest uzyskanie zgody kardiologa na przeprowadzenie zabiegu. Należy również zadbać o stabilizację ciśnienia krwi i odpowiednie przygotowanie pacjenta do procedury chirurgicznej. Stosowanie niektórych leków kardiologicznych, np. rozrzedzających krew, wymaga konsultacji i ewentualnej modyfikacji dawkowania pod nadzorem lekarza.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów, toczeń czy zespół Sjögrena, mogą wpływać na proces gojenia i powodować zwiększone ryzyko powikłań zapalnych wokół implantu. Pacjenci z tymi schorzeniami wymagają indywidualnej oceny ryzyka i często leczenia wspomagającego w celu poprawy prognoz. Ścisła współpraca z lekarzem reumatologiem jest niezbędna do ustalenia optymalnego planu leczenia i monitorowania stanu pacjenta.
Choroby układu oddechowego, zwłaszcza te przewlekłe i ciężkie, jak POChP, mogą wpływać na tolerancję zabiegu, szczególnie jeśli wymaga on dłuższego czasu trwania lub zastosowania znieczulenia ogólnego. Wszczepienie implantów powinno być poprzedzone optymalizacją stanu pacjenta i ewentualną konsultacją z pulmonologiem. Dbanie o drożność dróg oddechowych i odpowiednie nawodnienie organizmu są kluczowe dla bezpiecznego przebiegu procedury.
Kwestia wieku i jego znaczenie dla implantów
Wiek pacjenta sam w sobie zazwyczaj nie jest bezwzględnym przeciwwskazaniem do implantacji. Istotniejszy jest ogólny stan zdrowia i kondycja organizmu, a nie sama liczba lat. Młodzi pacjenci po zakończeniu wzrostu kostnego mogą być doskonałymi kandydatami do implantacji, pod warunkiem braku innych przeciwwskazań. U pacjentów starszych, kluczowe jest wykluczenie chorób przewlekłych, które mogłyby negatywnie wpłynąć na proces leczenia i gojenia. Odpowiednia higiena jamy ustnej i ogólna kondycja organizmu są ważniejsze niż wiek metrykalny.
W przypadku pacjentów w podeszłym wieku, szczególne znaczenie ma ocena ich zdolności do samodzielnej higieny jamy ustnej oraz możliwość regularnego zgłaszania się na wizyty kontrolne. Długotrwałe choroby, przyjmowanie wielu leków oraz potencjalne problemy z kośćmi mogą wymagać dodatkowych konsultacji i ostrożności. Jednakże, wiele osób w podeszłym wieku doskonale toleruje zabiegi implantologiczne i odnosi z nich znaczące korzyści, poprawiając jakość życia i możliwości żucia.
U dzieci i młodzieży, implantacja jest zazwyczaj odraczana do momentu zakończenia rozwoju szczęki i żuchwy. Wszczepienie implantu przed zakończeniem wzrostu kostnego może prowadzić do jego zatopienia w rosnącej kości, co wymagałoby późniejszej interwencji. Wyjątki mogą stanowić sytuacje, gdy brak zęba jest wynikiem urazu lub choroby, a dalsze opóźnianie leczenia mogłoby prowadzić do negatywnych konsekwencji dla zgryzu i funkcji żucia. W takich przypadkach, decyzja o implantacji podejmowana jest indywidualnie, z uwzględnieniem wszystkich czynników.
Znaczenie stanu kości i dziąseł dla powodzenia implantacji
Stan kości szczęki lub żuchwy, w którą ma być wszczepiony implant, jest absolutnie kluczowy dla sukcesu leczenia. Niewystarczająca ilość lub jakość kości, spowodowana np. długotrwałym brakiem zębów, chorobami przyzębia czy urazami, może uniemożliwić stabilne osadzenie implantu. Przed zabiegiem, lekarz ocenia gęstość i objętość kości za pomocą badań obrazowych, takich jak pantomogram czy tomografia komputerowa. W przypadku niedoborów, stosuje się techniki augmentacji, czyli odbudowy kości, lub podniesienia dna zatoki szczękowej.
Zdrowe dziąsła i brak stanów zapalnych w jamie ustnej są równie ważne. Zapalenie dziąseł (gingivitis) lub paradontoza (periodontitis) mogą prowadzić do utraty tkanki kostnej wokół implantu, co skutkuje jego niestabilnością i ostateczną utratą. Dlatego przed wszczepieniem implantu, konieczne jest przeprowadzenie profesjonalnego czyszczenia zębów, leczenie istniejących chorób przyzębia oraz wyeliminowanie czynników ryzyka, takich jak palenie tytoniu czy nieprawidłowa higiena jamy ustnej. Regularne kontrole i profesjonalna higienizacja po zabiegu są niezbędne do utrzymania zdrowia tkanek okołowszczepowych.
Nawykowe zaciskanie zębów (bruksizm) lub zgrzytanie zębami (bruxomania) może stanowić dodatkowe obciążenie dla implantów, prowadząc do ich nadmiernego zużycia lub nawet uszkodzenia. W takich przypadkach, zaleca się stosowanie specjalnych nakładek ochronnych na noc, które redukują nacisk na implanty i zęby. Ważne jest, aby lekarz był świadomy tych nawyków pacjenta i odpowiednio zaplanował leczenie, uwzględniając te potencjalne ryzyka.
Przeciwwskazania związane z paleniem tytoniu i alkoholem
Palenie tytoniu jest jednym z najczęściej wymienianych względnych przeciwwskazań do wszczepienia implantów stomatologicznych. Nikotyna zawarta w papierosach prowadzi do skurczu naczyń krwionośnych, co znacząco upośledza ukrwienie tkanek, w tym kości szczęki i dziąseł. Osłabione ukrwienie spowalnia proces gojenia po zabiegu chirurgicznym, zwiększa ryzyko infekcji oraz obniża zdolność kości do integracji z implantem. Statystyki wskazują na znacznie wyższy odsetek niepowodzeń implantacji u palaczy.
Wielu implantologów zaleca pacjentom zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem implantacji i kontynuowanie abstynencji przez okres gojenia, a najlepiej na stałe. Nawet ograniczenie liczby wypalanych papierosów może przynieść pewne korzyści, ale całkowite rzucenie nałogu daje najlepsze rokowania. Warto podkreślić, że dotyczy to również palenia e-papierosów i innych form przyjmowania nikotyny, które również mają negatywny wpływ na proces gojenia.
Nadużywanie alkoholu, podobnie jak palenie tytoniu, stanowi poważne zagrożenie dla powodzenia leczenia implantologicznego. Alkohol osłabia układ odpornościowy, zwiększa ryzyko infekcji, wpływa negatywnie na metabolizm kostny i procesy regeneracyjne. Przewlekłe nadużywanie alkoholu często wiąże się z niedoborami żywieniowymi i innymi problemami zdrowotnymi, które dodatkowo komplikują leczenie. Pacjenci zmagający się z uzależnieniem od alkoholu powinni podjąć próbę abstynencji przed planowanym zabiegiem, a najlepiej skonsultować się z lekarzem, który pomoże ocenić ryzyko i zaproponować odpowiednie wsparcie.
Wpływ przyjmowanych leków na proces implantacji
Niektóre grupy leków mogą znacząco wpływać na możliwość przeprowadzenia zabiegu implantacji lub na jego bezpieczeństwo. Leki immunosupresyjne, stosowane u pacjentów po przeszczepach narządów lub z chorobami autoimmunologicznymi, osłabiają naturalne mechanizmy obronne organizmu i spowalniają procesy gojenia. Wszczepienie implantu u takich pacjentów wiąże się ze zwiększonym ryzykiem infekcji i odrzucenia implantu. Decyzja o implantacji wymaga ścisłej konsultacji z lekarzem prowadzącym pacjenta i potencjalnie modyfikacji terapii.
Bifosfoniany, stosowane w leczeniu osteoporozy i niektórych nowotworów, mogą wpływać na metabolizm kości i proces gojenia po zabiegach chirurgicznych. Istnieje ryzyko rozwoju martwicy kości (osteonekrozy) w okolicy implantu, zwłaszcza przy długotrwałym stosowaniu tych leków lub przyjmowaniu ich w wysokich dawkach. Lekarz implantolog musi być poinformowany o przyjmowaniu bifosfonianów, a decyzja o ewentualnym zabiegu jest podejmowana indywidualnie, często po konsultacji z lekarzem prowadzącym i ewentualnym zaprzestaniu przyjmowania leku na określony czas.
Leki antydepresyjne, zwłaszcza te z grupy SSRI, mogą w rzadkich przypadkach wpływać na gęstość kości i proces gojenia. Również niektóre leki przeciwpadaczkowe mogą mieć podobne działanie. Zawsze kluczowe jest poinformowanie lekarza implantologa o wszystkich przyjmowanych lekach, zarówno tych na receptę, jak i bez recepty, a także suplementach diety. Tylko pełna informacja pozwoli na bezpieczne zaplanowanie i przeprowadzenie zabiegu.
Kiedy warto odroczyć zabieg wszczepienia implantów
Istnieje szereg sytuacji, w których odroczenie zabiegu wszczepienia implantów jest najlepszą decyzją dla pacjenta. Aktywne infekcje w jamie ustnej, takie jak ropnie, zapalenie zatok szczękowych czy zaawansowane stany zapalne przyzębia, muszą zostać wyleczone przed przystąpieniem do implantacji. Kontynuowanie leczenia w obecności aktywnej infekcji znacząco zwiększa ryzyko powikłań, w tym rozprzestrzenienia się zakażenia na implant i utraty tkanki kostnej.
Niewystarczająca higiena jamy ustnej jest kolejnym powodem do odroczenia zabiegu. Nawet jeśli pacjent nie ma widocznych problemów, ale regularnie zaniedbuje codzienne mycie zębów i stosowanie nici dentystycznej, ryzyko rozwoju stanów zapalnych wokół przyszłego implantu jest bardzo wysokie. Lekarz implantolog może zalecić wizytę u higienistki stomatologicznej i wdrożenie odpowiednich nawyków higienicznych przed podjęciem decyzji o implantacji.
Niewyrównane schorzenia ogólne, takie jak niekontrolowana cukrzyca, choroby serca czy aktywna choroba nowotworowa, również są wskazaniem do odroczenia zabiegu. Priorytetem powinno być doprowadzenie stanu zdrowia ogólnego do jak najlepszego poziomu, co wymaga współpracy z lekarzami różnych specjalności. Dopiero po stabilizacji stanu pacjenta i uzyskaniu zgody innych specjalistów, można rozważać implantację, zawsze z zachowaniem najwyższej ostrożności.