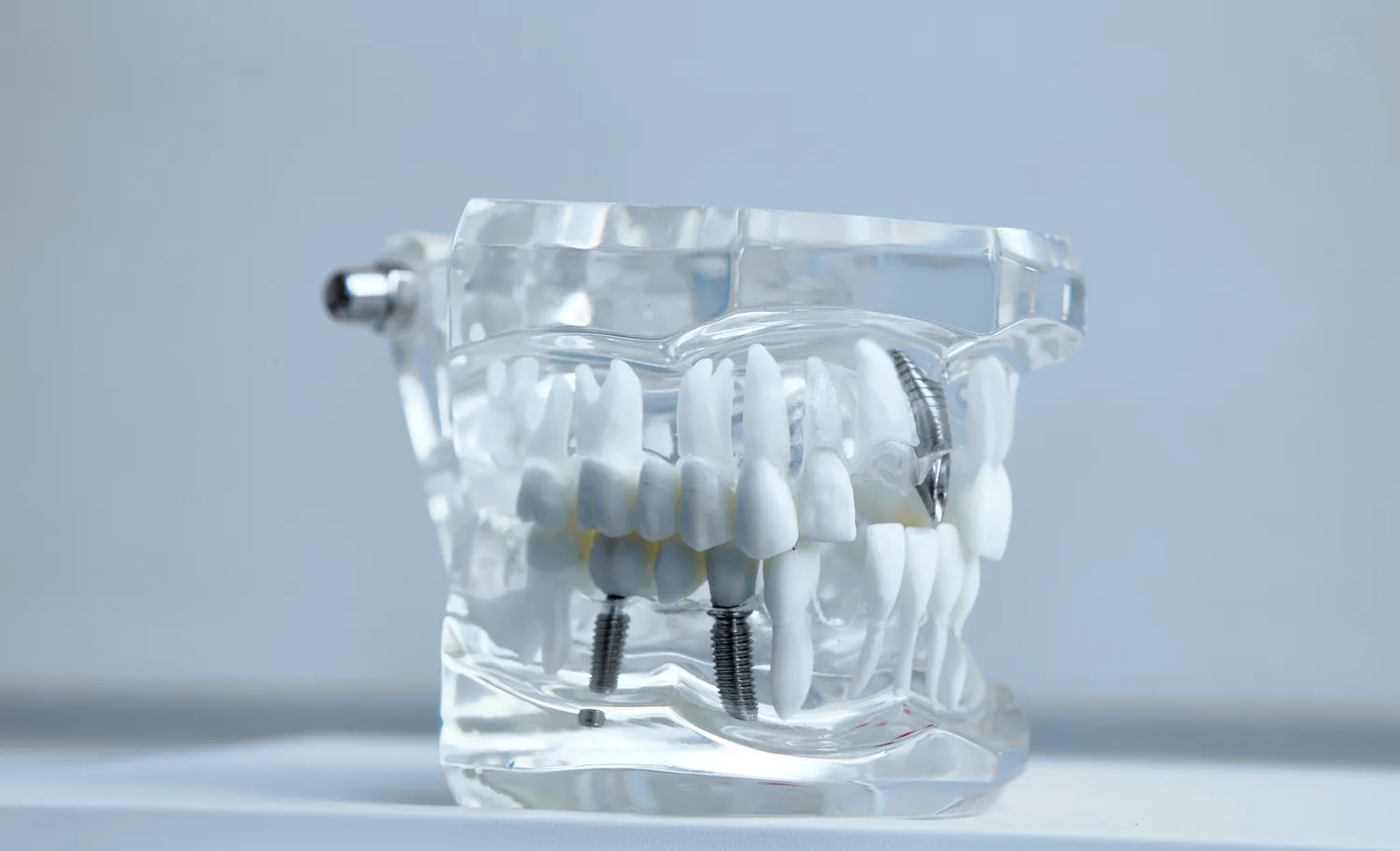
Decyzja o wszczepieniu implantów zębowych to zazwyczaj pierwszy krok do odzyskania pełnej funkcjonalności zgryzu i estetycznego uśmiechu. Implanty są nowoczesnym i skutecznym rozwiązaniem w przypadku utraty jednego lub wielu zębów, oferując trwałość i naturalny wygląd. Jednakże, jak każda procedura medyczna, implantacja nie jest dostępna dla każdego pacjenta. Istnieje szereg czynników zdrowotnych i behawioralnych, które mogą stanowić przeciwwskazanie do przeprowadzenia zabiegu. Zrozumienie tych ograniczeń jest kluczowe dla bezpieczeństwa i powodzenia leczenia.
Przed podjęciem ostatecznej decyzji o implantacji, niezbędna jest szczegółowa konsultacja z lekarzem stomatologiem, a często również z innymi specjalistami. Wnikliwa ocena stanu zdrowia pacjenta pozwala na zidentyfikowanie potencjalnych ryzyk i wykluczenie sytuacji, w których implantacja mogłaby przynieść więcej szkody niż pożytku. Dotyczy to zarówno przeciwwskazań bezwzględnych, które definitywnie uniemożliwiają zabieg, jak i przeciwwskazań względnych, które mogą wymagać dodatkowych przygotowań lub modyfikacji planu leczenia.
Celem niniejszego artykułu jest kompleksowe przedstawienie zagadnienia implantów i przeciwwskazań z nimi związanych. Skupimy się na tym, co musisz wiedzieć, aby podjąć świadomą decyzję. Omówimy kluczowe aspekty zdrowotne, które mogą wpłynąć na możliwość wszczepienia implantu, a także czynniki środowiskowe i nawykowe, które również mają znaczenie. Naszym priorytetem jest dostarczenie rzetelnych informacji, które pomogą Ci nawigować przez ten ważny proces decyzyjny, zapewniając Ci bezpieczeństwo i optymalne wyniki leczenia implantologicznego.
Główne choroby ograniczające możliwość wszczepienia implantów zębowych
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w kwalifikacji do zabiegu implantacji zębów. Niektóre choroby przewlekłe mogą znacząco zwiększać ryzyko powikłań pooperacyjnych, utrudniać proces gojenia, a nawet prowadzić do odrzucenia implantu przez organizm. Dlatego tak ważne jest, aby przed przystąpieniem do leczenia implantologicznego, lekarz stomatolog uzyskał pełny obraz stanu zdrowia pacjenta, uwzględniając wszystkie istniejące schorzenia. Szczególną uwagę należy zwrócić na choroby układowe, które mogą mieć wpływ na metabolizm kości, procesy zapalne czy zdolności regeneracyjne organizmu.
Cukrzyca jest jednym z najczęściej wymienianych schorzeń, które mogą stanowić wyzwanie w kontekście implantacji. Niekontrolowana lub źle wyrównana cukrzyca prowadzi do zaburzeń mikrokrążenia, osłabienia układu odpornościowego i zwiększonego ryzyka infekcji. Te czynniki mogą negatywnie wpłynąć na integrację implantu z kością (osseointegrację) oraz zwiększyć prawdopodobieństwo rozwoju zapalenia tkanek okołowszczepowych. Pacjenci z cukrzycą, zwłaszcza typu 1, wymagają ścisłej kontroli poziomu glukozy we krwi oraz często specjalnego przygotowania przed zabiegiem i wzmożonego nadzoru pozabiegowego.
Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, również mogą wpływać na kwalifikację do implantacji. Niektóre leki stosowane w leczeniu tych schorzeń, na przykład leki przeciwkrzepliwe, mogą zwiększać ryzyko krwawienia podczas i po zabiegu. W takich przypadkach konieczna jest konsultacja z kardiologiem i potencjalnie modyfikacja terapii farmakologicznej pod ścisłym nadzorem lekarza. Podobnie, choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, mogą wpływać na procesy gojenia i powodować ogólnoustrojowe stany zapalne, które mogą komplikować leczenie implantologiczne.
Czynniki wpływające na powodzenie zabiegu implantacji zębów
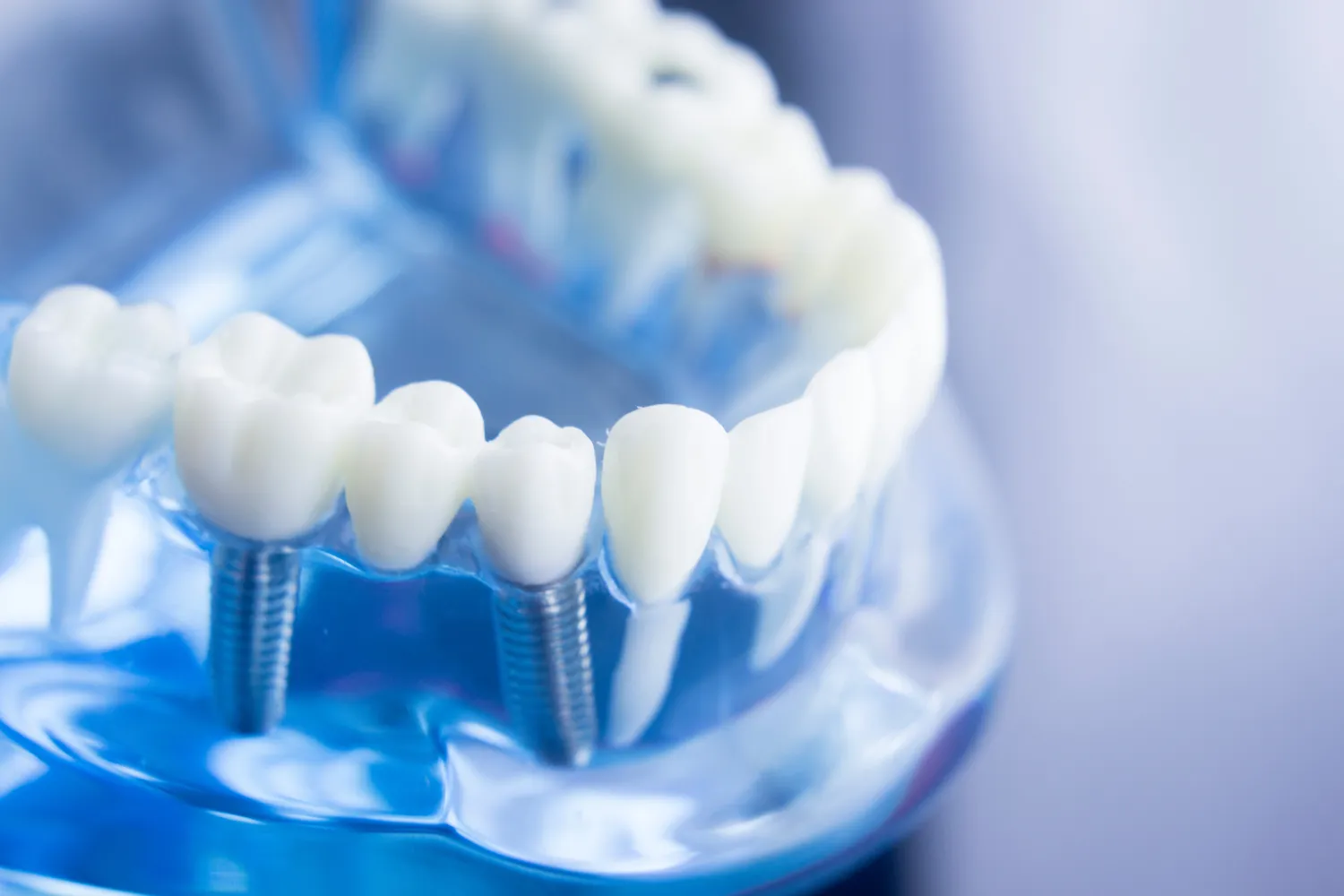
Nawyki takie jak palenie tytoniu są kolejnym istotnym czynnikiem ryzyka. Nikotyna zawarta w papierosach zwęża naczynia krwionośne, co prowadzi do pogorszenia ukrwienia tkanek jamy ustnej. Osłabione ukrwienie utrudnia proces gojenia się ran pooperacyjnych i zmniejsza zdolność tkanki kostnej do integracji z implantem. Badania naukowe jednoznacznie wskazują, że palacze mają znacznie wyższe ryzyko niepowodzenia leczenia implantologicznego, w tym powikłań pooperacyjnych oraz utraty wszczepionych implantów. Dlatego też, pacjentom planującym implantację, którzy palą, zaleca się rzucenie nałogu przynajmniej na kilka tygodni przed zabiegiem i w okresie rekonwalescencji.
Zgrzytanie zębami, czyli bruksizm, stanowi kolejne poważne wyzwanie. Nadmierne siły działające na implanty w wyniku niekontrolowanego zaciskania zębów mogą prowadzić do przeciążenia materiału, mikropęknięć, a nawet złamania implantu lub odbudowy protetycznej. W przypadku pacjentów zmagających się z bruksizmem, konieczne może być zastosowanie specjalnych rozwiązań, takich jak szyny zgryzowe, które chronią implanty przed nadmiernym obciążeniem. Bez odpowiedniego zabezpieczenia, ryzyko uszkodzenia implantu jest bardzo wysokie.
Wpływ leków na proces gojenia się implantów zębowych
Stosowanie niektórych grup leków może mieć istotny wpływ na proces gojenia się ran po zabiegu implantacji zębów oraz na długoterminowe powodzenie leczenia. Jest to aspekt, który wymaga szczególnej uwagi ze strony zarówno pacjenta, jak i lekarza stomatologa. Informacje o przyjmowanych lekach powinny być przekazane przed rozpoczęciem jakichkolwiek procedur implantologicznych, aby umożliwić właściwą ocenę ryzyka i ewentualne modyfikacje terapii.
Leki wpływające na krzepnięcie krwi, takie jak aspiryna, klopidogrel czy warfaryna, stanowią grupę farmaceutyków, których stosowanie może budzić obawy w kontekście zabiegów chirurgicznych. Choć odstawienie tych leków może być konieczne w celu zminimalizowania ryzyka nadmiernego krwawienia podczas i po zabiegu, decyzja ta musi być podjęta we współpracy z lekarzem prowadzącym, zazwyczaj kardiologiem lub lekarzem rodzinnym. Nagłe przerwanie przyjmowania leków przeciwzakrzepowych u pacjentów z grupy podwyższonego ryzyka zakrzepicy może prowadzić do poważnych konsekwencji zdrowotnych, takich jak udar mózgu czy zawał serca.
Kortykosteroidy, stosowane w leczeniu wielu chorób zapalnych i autoimmunologicznych, mogą negatywnie wpływać na procesy gojenia. Długotrwałe przyjmowanie kortykosteroidów, zwłaszcza w wysokich dawkach, osłabia układ odpornościowy i może spowolnić regenerację tkanek. W takich przypadkach, lekarz może rozważyć specjalne protokoły leczenia, takie jak podawanie antybiotyków profilaktycznie lub zmiana schematu przyjmowania kortykosteroidów na czas zabiegu i rekonwalescencji. Ważne jest, aby pacjent poinformował lekarza o wszelkich lekach przyjmowanych regularnie, nawet jeśli wydają się nie mieć związku ze stomatologią.
Należy również wspomnieć o lekach stosowanych w leczeniu osteoporozy, w szczególności bisfosfonianach. Chociaż bisfosfoniany są kluczowe w leczeniu chorób kości, ich długotrwałe przyjmowanie, zwłaszcza drogą dożylną, wiąże się z ryzykiem rozwoju martwicy kości szczęki lub żuchwy (osteonekrozy). Jest to poważne powikłanie, które może utrudnić lub uniemożliwić leczenie implantologiczne. W takich sytuacjach, lekarz implantolog musi dokładnie przeanalizować historię leczenia bisfosfonianami, czas ich przyjmowania oraz drogę podania, a decyzja o wszczepieniu implantów powinna być podejmowana z najwyższą ostrożnością, często po konsultacji z lekarzem prowadzącym terapię osteoporozy.
Kiedy należy odłożyć decyzję o implantach zębowych
Istnieją sytuacje kliniczne, w których natychmiastowe wszczepienie implantów zębowych nie jest wskazane, a odłożenie decyzji w czasie jest konieczne dla zapewnienia bezpieczeństwa pacjenta i optymalnych rezultatów leczenia. Dotyczy to przede wszystkim stanów zapalnych w obrębie jamy ustnej oraz nieprawidłowości w budowie kości szczęki lub żuchwy. W takich przypadkach, kluczowe jest najpierw doprowadzenie jamy ustnej do optymalnego stanu zdrowia, a następnie, w razie potrzeby, przeprowadzenie procedur przygotowawczych, które umożliwią bezpieczne wszczepienie implantów.
Aktywne infekcje w jamie ustnej, takie jak zaawansowana paradontoza, ropnie okołowierzchołkowe czy nieleczone ubytki próchnicowe, stanowią bezwzględne przeciwwskazanie do implantacji. Obecność bakterii w obszarze zabiegu znacząco zwiększa ryzyko powikłań pooperacyjnych, w tym infekcji implantu i jego odrzucenia. Przed przystąpieniem do wszczepienia implantów, konieczne jest przeprowadzenie kompleksowego leczenia stomatologicznego, mającego na celu eliminację wszelkich ognisk infekcji. Obejmuje to profesjonalne czyszczenie zębów, leczenie chorób przyzębia, wypełnianie ubytków próchnicowych oraz, w razie potrzeby, leczenie kanałowe lub ekstrakcję zębów.
Niewystarczająca ilość tkanki kostnej w miejscu planowanego wszczepienia implantu jest kolejnym częstym powodem, dla którego implantacja musi zostać odłożona lub wymaga specjalnych procedur przygotowawczych. Utrata zębów, zwłaszcza od dłuższego czasu, może prowadzić do zaniku kości szczęki lub żuchwy. Brak odpowiedniej ilości i jakości kości uniemożliwia stabilne osadzenie implantu i prawidłowe jego zintegrowanie z tkanką kostną. W takich przypadkach, przed implantacją, konieczne może być przeprowadzenie zabiegów sterowanej regeneracji kości, takich jak augmentacja wyrostka zębodołowego lub podniesienie dna zatoki szczękowej (sinus lift).
Niektóre schorzenia psychiczne, szczególnie te związane z zaburzeniami odżywiania lub kompulsywnymi zachowaniami, mogą również stanowić przeciwwskazanie do implantacji. Pacjenci z anoreksją lub bulimią mogą cierpieć na poważne problemy z masą kostną oraz mieć osłabiony organizm, co negatywnie wpływa na proces gojenia. Z kolei pacjenci z zaburzeniami obsesyjno-kompulsywnymi mogą wykazywać nadmierną skłonność do nadmiernej higieny lub wręcz przeciwnie, do zaniedbania jej, co może prowadzić do powikłań. Decyzja o implantacji w takich przypadkach wymaga indywidualnej oceny i często współpracy z psychologiem lub psychiatrą.
Specyficzne grupy pacjentów i ich potrzeby w kontekście implantacji
Wszczepienie implantów zębowych, choć powszechnie dostępne, wymaga indywidualnego podejścia, zwłaszcza w przypadku pacjentów należących do specyficznych grup. Wiek, stan fizyczny, a także pewne nawyki życiowe mogą wpływać na proces leczenia i powodzenie implantacji. Zrozumienie tych niuansów jest kluczowe dla zapewnienia optymalnych warunków i maksymalizacji szans na sukces.
Pacjenci w podeszłym wieku zazwyczaj nie są wykluczeni z możliwości leczenia implantologicznego ze względu na sam wiek. Jednakże, często współistnieją u nich inne schorzenia, takie jak osteoporoza, choroby serca czy cukrzyca, które wymagają szczególnej uwagi i mogą wpływać na proces gojenia. Kluczowe jest, aby lekarz implantolog dokładnie ocenił stan ogólny pacjenta, uwzględniając wszystkie przyjmowane leki i ewentualne ograniczenia wynikające z chorób przewlekłych. W przypadku pacjentów w podeszłym wieku, często preferowane są mniej inwazyjne metody chirurgiczne oraz szybsze etapy protetyczne, aby zminimalizować czas rekonwalescencji.
Kobiety w ciąży zazwyczaj nie są kwalifikowane do zabiegów implantacji zębów. Chociaż sam zabieg nie jest bezpośrednio szkodliwy dla płodu, zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na stan dziąseł i kości, a także zwiększać wrażliwość na ból i potencjalne powikłania. Ponadto, konieczność stosowania środków znieczulających i ewentualnych leków przeciwbólowych lub antybiotyków wymaga ostrożności. Zazwyczaj zaleca się odłożenie implantacji do okresu po zakończeniu ciąży i karmienia piersią, chyba że sytuacja kliniczna jest wyjątkowo pilna i wymaga natychmiastowej interwencji.
Osoby po przebytych nowotworach, zwłaszcza po radioterapii lub chemioterapii w obrębie głowy i szyi, mogą napotkać na szczególne wyzwania związane z implantacją. Terapia przeciwnowotworowa może prowadzić do zmian w unaczynieniu i ukrwieniu kości, zmniejszenia zdolności regeneracyjnych oraz zwiększonej podatności na infekcje. W takich przypadkach, kwalifikacja do implantacji wymaga bardzo dokładnej oceny stanu miejscowego i ogólnego, a decyzja powinna być podejmowana indywidualnie, często po konsultacji z onkologiem i radioterapeutą. Może być konieczne przeprowadzenie dodatkowych badań obrazowych, takich jak tomografia komputerowa, aby ocenić jakość kości i potencjalne problemy z ukrwieniem.
Kwestie finansowe i prawne związane z OCP przewoźnika
W kontekście usług medycznych, w tym zabiegów implantacji zębów, kwestie finansowe i ubezpieczeniowe odgrywają niebagatelną rolę. Chociaż nie są to bezpośrednie przeciwwskazania medyczne, mogą stanowić barierę w dostępie do leczenia lub wpływać na sposób jego realizacji. Szczególnie istotne jest zrozumienie roli ubezpieczenia od odpowiedzialności cywilnej przewoźnika (OCP), choć jego znaczenie w kontekście implantacji jest marginalne i dotyczy przede wszystkim sytuacji związanych z transportem pacjentów.
OCP przewoźnika jest ubezpieczeniem skierowanym do firm transportowych, które chroni ich przed roszczeniami związanymi z wypadkami lub szkodami powstałymi podczas przewozu osób lub mienia. W przypadku zabiegów stomatologicznych, takich jak implantacja, OCP przewoźnika nie ma bezpośredniego zastosowania w kontekście jakości świadczonej usługi medycznej czy odpowiedzialności za ewentualne błędy w sztuce lekarskiej. Odpowiedzialność za przebieg leczenia spoczywa na lekarzu i placówce medycznej, a ewentualne roszczenia pacjenta mogą być kierowane na drodze cywilnej lub poprzez ubezpieczenie od odpowiedzialności cywilnej podmiotu leczniczego.
Jednakże, w specyficznych sytuacjach, gdy pacjent jest transportowany do placówki medycznej przez firmę transportową (np. w ramach specjalistycznego transportu medycznego), OCP przewoźnika może mieć znaczenie w przypadku wypadku lub zdarzenia losowego podczas takiego transportu. Ważne jest, aby pacjent był świadomy zasad ochrony ubezpieczeniowej, która go dotyczy, niezależnie od rodzaju świadczonej usługi. W przypadku wątpliwości, zawsze warto zasięgnąć porady prawnika specjalizującego się w prawie medycznym lub ubezpieczeniowym.
Kwestie finansowe związane z implantacją zębów obejmują przede wszystkim koszt samego zabiegu, który może być znaczący. W Polsce implantacja nie jest refundowana przez Narodowy Fundusz Zdrowia, w związku z czym pacjenci ponoszą pełne koszty leczenia. Warto zaznaczyć, że cena implantów może się różnić w zależności od użytego systemu implantologicznego, doświadczenia chirurga oraz lokalizacji kliniki. Niektóre kliniki oferują możliwość płatności w systemie ratalnym, co może ułatwić dostęp do leczenia. Przed podjęciem decyzji o zabiegu, kluczowe jest uzyskanie szczegółowego kosztorysu obejmującego wszystkie etapy leczenia – od konsultacji, przez zabieg chirurgiczny, po etap protetyczny.