Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich pojawienie się może być dla wielu osób nieestetyczne i niekomfortowe, dlatego zrozumienie mechanizmu ich powstawania jest kluczowe. Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich może powodować różnego rodzaju brodawki w różnych lokalizacjach na ciele. Wirus ten jest niezwykle powszechny i łatwo się przenosi, co tłumaczy, dlaczego kurzajki są tak częstym problemem.
Infekcja HPV zazwyczaj następuje poprzez bezpośredni kontakt z zakażoną skórą lub pośrednio przez kontakt z przedmiotami, na których wirus przetrwał. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Po wniknięciu do komórek naskórka, wirus rozpoczyna swoją aktywność, powodując niekontrolowany wzrost komórek. To właśnie ten nadmierny rozrost jest widoczny jako charakterystyczna, często szorstka i grudkowata narośl. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być bardzo zmienny – od kilku tygodni do nawet kilku miesięcy.
Zrozumienie, jak wirus HPV atakuje i mnoży się w komórkach skóry, pozwala lepiej docenić mechanizm powstawania kurzajek. Wirus ten preferuje ciepłe i wilgotne środowiska, co sprawia, że pewne miejsca na ciele są bardziej podatne na infekcję. Należą do nich dłonie, stopy, ale także okolice narządów płciowych. Różnorodność typów HPV oznacza, że mogą one manifestować się w odmienny sposób, tworząc brodawki płaskie, mozaikowe, czy te typowe, o wyglądzie kalafiora.
Główne przyczyny powstawania kurzajek u ludzi
Podstawową i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest przenoszony głównie poprzez bezpośredni kontakt skóra do skóry. Wystarczy niewielki kontakt z osobą zakażoną lub przedmiotem skażonym wirusem, aby doszło do transmisji. Szczególnie łatwo wirus może wniknąć do organizmu przez uszkodzoną barierę naskórka – nawet mikroskopijne pęknięcia czy zadrapania stanowią dla niego „drzwi wejściowe”. Po przedostaniu się do komórek naskórka, wirus integruje swój materiał genetyczny z materiałem komórki gospodarza, co prowadzi do jej nieprawidłowego podziału i nadmiernego namnażania.
Istnieje wiele czynników, które mogą zwiększać ryzyko zarażenia się wirusem HPV i rozwoju kurzajek. Osłabiony układ odpornościowy jest jednym z kluczowych czynników. Kiedy nasz system obronny jest w dobrej kondycji, jest w stanie skutecznie zwalczać wirusy, zanim zdążą wywołać widoczne zmiany. Jednakże, w stanach obniżonej odporności, na przykład po przebytej chorobie, w okresie przewlekłego stresu, czy u osób zmagających się z pewnymi schorzeniami (jak HIV/AIDS czy cukrzyca), organizm staje się bardziej podatny na infekcje, w tym na wirusa HPV. Również wiek odgrywa pewną rolę; dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są często bardziej narażone na rozwój kurzajek.
Środowisko, w którym przebywamy, ma również znaczenie. Miejsca publiczne o wysokiej wilgotności i dużej liczbie użytkowników, takie jak baseny, siłownie, szatnie czy sauny, stanowią idealne wylęgarnie dla wirusa HPV. Wilgotna skóra jest bardziej podatna na uszkodzenia, a obecność wielu osób zwiększa prawdopodobieństwo kontaktu z wirusem. Użytkowanie wspólnych ręczników, obuwia czy innych przedmiotów higieny osobistej w takich miejscach może również przyczynić się do rozprzestrzeniania się infekcji. Dlatego tak ważne jest przestrzeganie zasad higieny w miejscach publicznych.
Jak wirus HPV przenosi się i wywołuje kurzajki
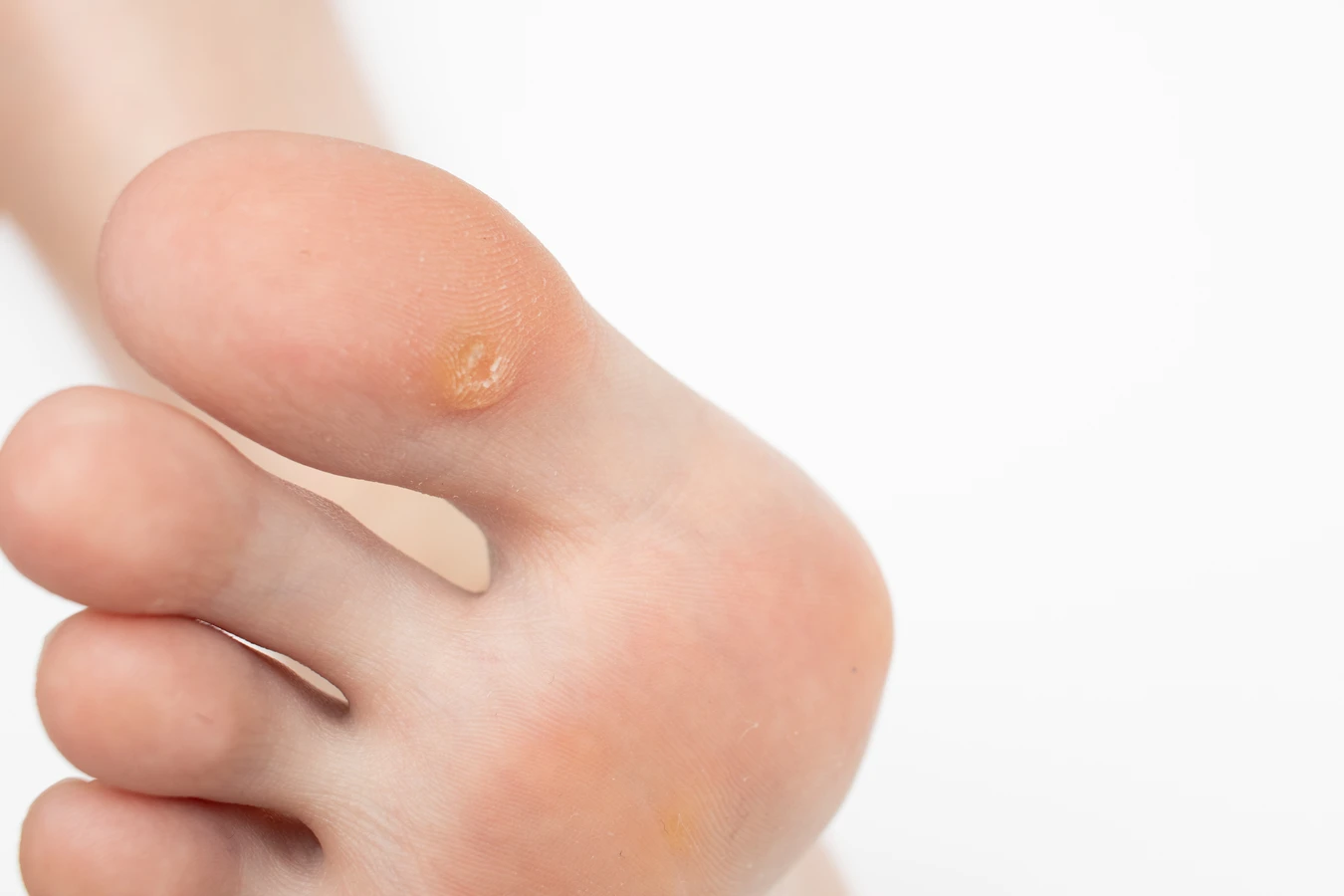
Kluczowe dla rozwoju kurzajki jest wniknięcie wirusa do warstwy podstawnej naskórka. Wirus HPV nie jest w stanie zainfekować nienaruszonej, zdrowej skóry. Potrzebuje mikrouszkodzeń – nawet tych niewidocznych gołym okiem, takich jak drobne skaleczenia, otarcia, pęknięcia naskórka czy maceracja skóry spowodowana wilgocią. Kiedy wirus znajdzie się w miejscu uszkodzenia, przedostaje się do komórek naskórka. Tam rozpoczyna proces replikacji, czyli namnażania się. Wirus HPV wpływa na cykl życia komórek, przyspieszając ich podziały i prowadząc do powstania charakterystycznego, nienormalnego przerostu tkanki.
Po zainfekowaniu komórek, wirus HPV stymuluje je do szybkiego wzrostu i proliferacji, co prowadzi do powstania brodawki. Czas od zakażenia do pojawienia się widocznej kurzajki, czyli okres inkubacji, może być bardzo zróżnicowany. Zazwyczaj trwa on od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej. W tym czasie wirus aktywnie mnoży się w komórkach skóry, powodując ich nieprawidłowe różnicowanie i rogowacenie. Powstała zmiana skórna jest w rzeczywistości skupiskiem zainfekowanych komórek, które tworzą widoczną narośl. Różne typy wirusa HPV mogą wywoływać różne rodzaje kurzajek, od płaskich i gładkich, po brodawki zwykłe, brodawki stóp czy brodawki mozaikowe.
Czynniki zwiększające ryzyko powstawania kurzajek
Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na zakażenie wirusem HPV i tym samym przyczynić się do powstawania kurzajek. Jednym z najważniejszych czynników jest obniżona odporność immunologiczna. Kiedy układ odpornościowy jest osłabiony, na przykład w wyniku przewlekłego stresu, niedoboru snu, nieodpowiedniej diety, choroby (takiej jak grypa czy przeziębienie) lub przyjmowania leków immunosupresyjnych, organizm ma trudności z efektywnym zwalczaniem wirusów. W takiej sytuacji wirus HPV może łatwiej „przejść przez gardło” i rozpocząć swoje niepożądane działanie, prowadząc do rozwoju brodawek. Osoby zmagające się z chorobami przewlekłymi, takimi jak cukrzyca czy HIV, również należą do grupy zwiększonego ryzyka.
Kontakt z wirusem HPV jest nieunikniony dla wielu osób, jednak pewne sytuacje i miejsca sprzyjają transmisji. Okolice basenów, sauny, siłownie, sale gimnastyczne i publiczne łaźnie to miejsca, gdzie wilgotność jest wysoka, a wiele osób korzysta z tych samych przestrzeni. Wirus HPV preferuje ciepłe i wilgotne środowisko, dlatego te miejsca stanowią idealne warunki do jego przetrwania i rozprzestrzeniania się. Chodzenie boso w takich miejscach, zwłaszcza po mokrych powierzchniach, zwiększa ryzyko kontaktu z wirusem. Dzielenie się ręcznikami, obuwiem lub innymi przedmiotami osobistymi również może prowadzić do zakażenia.
- Przewlekły stres i jego wpływ na układ odpornościowy.
- Niewłaściwa dieta uboga w witaminy i minerały.
- Choroby przewlekłe osłabiające organizm.
- Częste korzystanie z miejsc publicznych o podwyższonej wilgotności.
- Urazy skóry i mikrouszkodzenia naskórka.
- Noszenie obuwia, które nie pozwala stopom oddychać.
Uszkodzona skóra, nawet w niewielkim stopniu, stwarza wirusowi HPV łatwiejszy dostęp do głębszych warstw naskórka. Drobne skaleczenia, zadrapania, pęknięcia skóry na piętach czy między palcami, a także maceracja skóry spowodowana długotrwałym kontaktem z wodą, mogą stanowić bramę dla wirusa. Dlatego osoby pracujące w wilgotnych warunkach lub wykonujące prace fizyczne narażone na otarcia, są bardziej podatne na infekcję. Warto również wspomnieć o tendencji do autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Na przykład, drapanie kurzajki na dłoni może spowodować przeniesienie wirusa na inne miejsca na tej samej dłoni lub nawet na inne części ciała, prowadząc do powstania nowych zmian.
Różne typy kurzajek i ich powstawanie na ciele
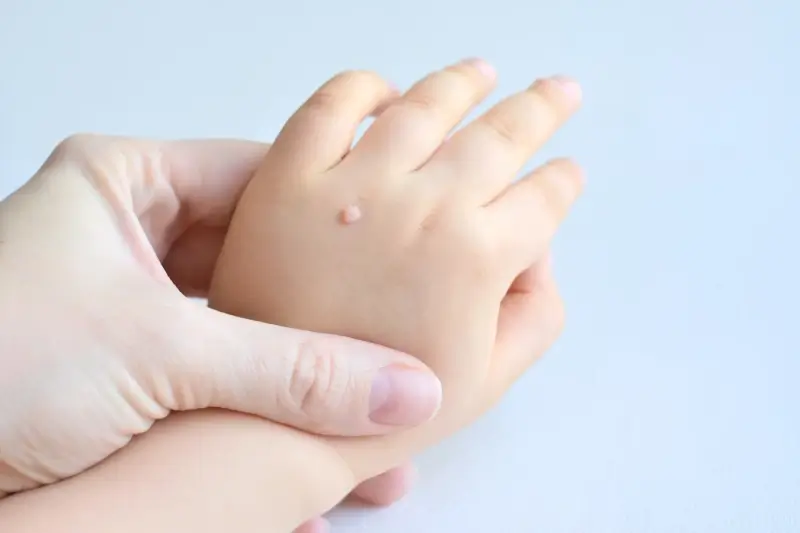
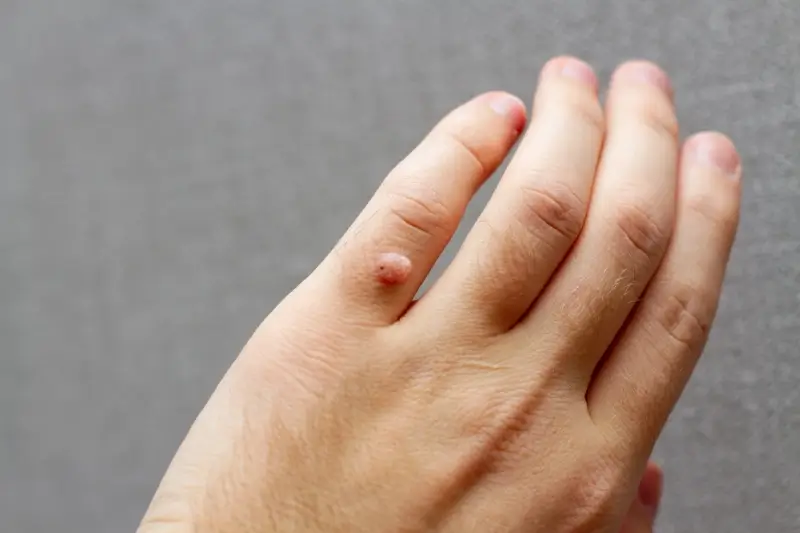
Kurzajki, choć wszystkie wywoływane są przez wirusa brodawczaka ludzkiego (HPV), mogą przybierać różne formy w zależności od typu wirusa, lokalizacji na ciele oraz reakcji układu odpornościowego danej osoby. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i leczenia. Najczęściej spotykanym typem są brodawki zwykłe, które zazwyczaj pojawiają się na dłoniach i palcach. Mają one chropowatą, nierówną powierzchnię, często przypominającą kalafior, i mogą być bolesne przy ucisku. Ich powstawanie jest bezpośrednim efektem infekcji wirusem HPV, który powoduje nadmierny rozrost komórek naskórka w miejscu zakażenia.
Szczególnie uciążliwe bywają kurzajki stóp, zwane brodawkami podeszwowymi. Ze względu na stały ucisk podczas chodzenia, często wrastają one głęboko w skórę, sprawiając duży dyskomfort i ból. Mogą mieć postać pojedynczych, głębokich zmian lub skupisk tworzących tzw. brodawki mozaikowe. Ich powierzchnia bywa czasem wygładzona przez nacisk, co utrudnia odróżnienie ich od modzeli, jednak charakterystyczne czarne punkciki (zakrzepłe naczynia krwionośne) są często widoczne po zeskrobaniu wierzchniej warstwy naskórka. Powstawanie tych zmian jest związane z wirusami HPV, które wniknęły do skóry stóp w miejscach publicznych, takich jak baseny czy szatnie.
- Brodawki zwykłe na dłoniach i palcach.
- Brodawki podeszwowe bolące przy chodzeniu.
- Brodawki płaskie, często na twarzy i grzbietach dłoni.
- Brodawki nitkowate, zwłaszcza w okolicach ust i oczu.
- Brodawki narządów płciowych, wymagające szczególnej uwagi.
Innym rodzajem są brodawki płaskie, które są mniejsze, gładsze i często występują w większych skupiskach, szczególnie na twarzy, szyi oraz grzbietach dłoni. Mogą mieć kolor skóry lub być lekko brązowawe. Ich powstawanie jest wynikiem działania specyficznych typów wirusa HPV, które preferują te obszary skóry. Brodawki nitkowate, inaczej palczaste, mają wydłużony, cienki kształt i najczęściej pojawiają się w okolicach ust, nosa, powiek lub szyi. Są one spowodowane przez wirusy HPV, które wywołują szybki i specyficzny wzrost komórek w postaci cienkich wyrostków. Należy również wspomnieć o kurzajkach narządów płciowych (kłykcinach kończystych), które są wywoływane przez inne typy wirusa HPV i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Jak skutecznie zapobiegać powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz wzmacnianiu naturalnej odporności organizmu. Jednym z fundamentalnych zasad jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Noszenie obuwia ochronnego, takiego jak klapki, w miejscach takich jak baseny, sauny, szatnie czy publiczne prysznice, znacząco ogranicza ryzyko infekcji wirusami HPV obecnymi na wilgotnych powierzchniach. Po powrocie do domu, zaleca się dokładne umycie i osuszenie stóp, aby zapobiec rozwojowi grzybicy i innych infekcji, które mogą osłabić skórę.
Wzmocnienie układu odpornościowego jest kluczowe w walce z wirusami, w tym z HPV. Zdrowa, zbilansowana dieta bogata w witaminy (szczególnie C i E) oraz minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to podstawowe elementy wspierające siły obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej rozpoznawać i eliminować wirusy, zanim zdążą one wywołać widoczne zmiany skórne. Warto również rozważyć suplementację witamin i minerałów, jeśli dieta jest uboga w pewne składniki odżywcze, jednak zawsze po konsultacji z lekarzem lub farmaceutą.
- Zachowanie zasad higieny w miejscach publicznych.
- Noszenie ochronnego obuwia w basenach i siłowniach.
- Unikanie dotykania istniejących kurzajek i rozdrapywania ich.
- Regularne wzmacnianie układu odpornościowego zdrowym stylem życia.
- Szybkie leczenie drobnych skaleczeń i otarć skóry.
- Nie dzielenie się ręcznikami i obuwiem.
Kolejnym ważnym aspektem jest unikanie uszkadzania skóry i odpowiednie dbanie o jej kondycję. Nawilżona i elastyczna skóra jest mniej podatna na pęknięcia i mikrourazy, które stanowią drogę wejścia dla wirusa HPV. Regularne stosowanie kremów nawilżających, zwłaszcza po umyciu rąk lub po kontakcie z detergentami, pomaga utrzymać skórę w dobrej kondycji. W przypadku wystąpienia drobnych skaleczeń, otarć czy pęknięć, należy je szybko oczyścić i zabezpieczyć, aby zapobiec wniknięciu wirusa. Ważne jest również, aby nie rozdrapywać istniejących kurzajek ani nie próbować ich usuwać na własną rękę, ponieważ może to prowadzić do rozprzestrzenienia się wirusa na inne części ciała.
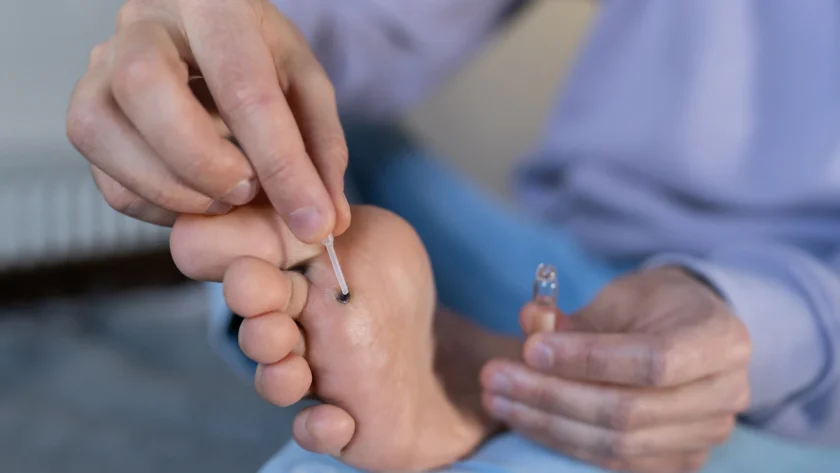
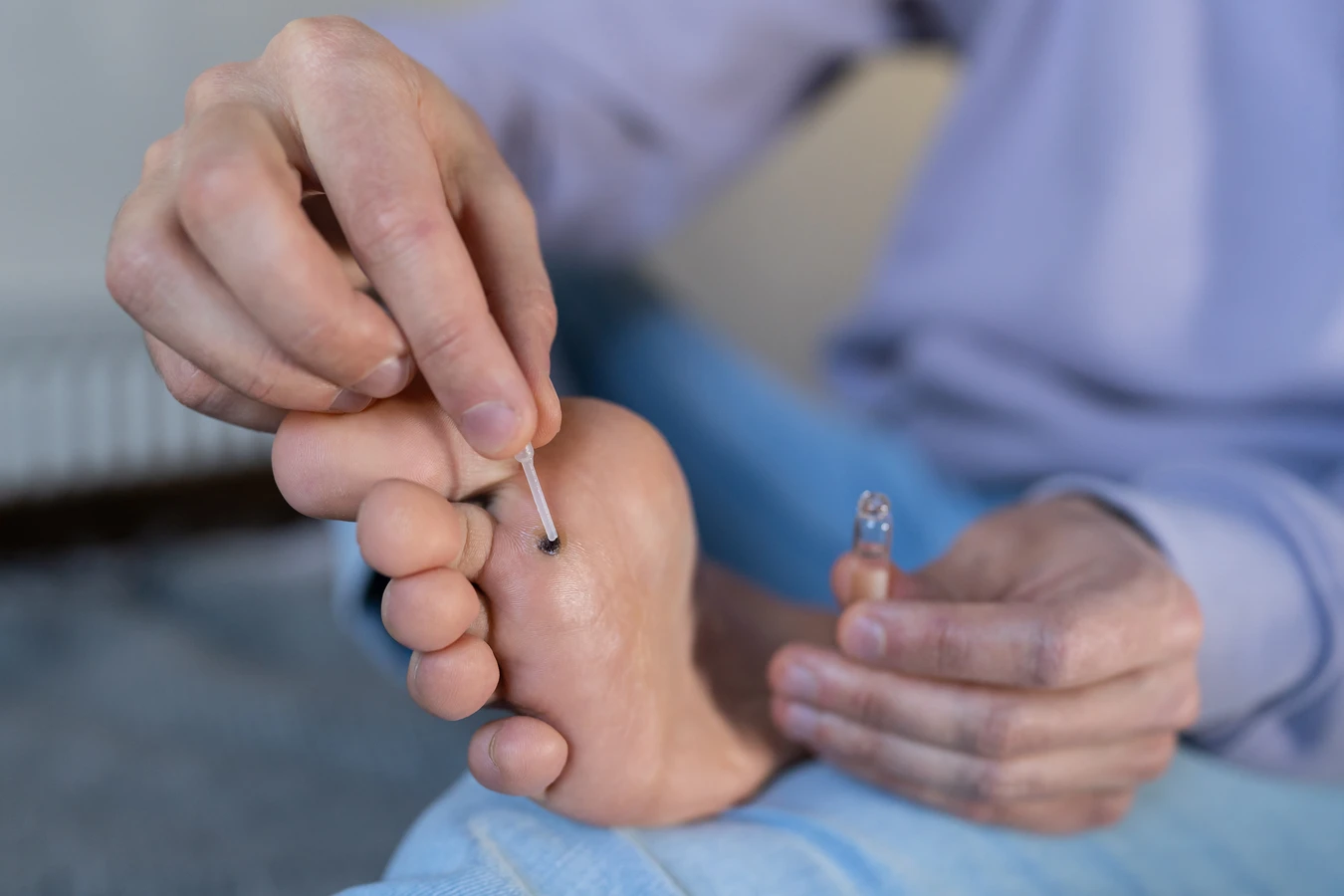
Jakie są sposoby leczenia kurzajek domowymi metodami
Istnieje wiele domowych sposobów, które od lat stosuje się w leczeniu kurzajek. Choć ich skuteczność może być różna i zależy od indywidualnej reakcji organizmu oraz rodzaju brodawki, wiele osób znajduje w nich ulgę. Jedną z popularnych metod jest stosowanie kwasu salicylowego. Preparaty zawierające kwas salicylowy dostępne są w aptekach w formie plastrów, płynów czy maści. Kwas salicylowy działa keratolitycznie, czyli pomaga rozmiękczyć i złuszczyć zrogowaciałą warstwę naskórka, stopniowo usuwając brodawkę. Kuracja wymaga cierpliwości i regularności – zazwyczaj trwa od kilku dni do kilku tygodni.
Innym często polecanym domowym środkiem jest sok z glistnika, rośliny potocznie zwanej jaskółczym zielem. Zawiera on alkaloidy, które mają działanie wirusobójcze i ściągające. Sok z glistnika należy aplikować ostrożnie, bezpośrednio na kurzajkę, unikając kontaktu ze zdrową skórą wokół, ponieważ może podrażniać. Zazwyczaj stosuje się go kilka razy dziennie przez okres kilku tygodni. Podobne właściwości przypisuje się również czosnkowi, który posiada silne działanie antybakteryjne i antywirusowe. Rozgnieciony ząbek czosnku można przykładać do kurzajki na noc, zabezpieczając go plastrem.
- Stosowanie preparatów z kwasem salicylowym.
- Aplikacja soku z glistnika na zmianę skórną.
- Przykładanie rozgniecionego czosnku na noc.
- Zastosowanie octu jabłkowego do moczenia kurzajki.
- Wykorzystanie taśmy klejącej do „uduszenia” brodawki.
Ocet jabłkowy to kolejny domowy środek, który według wielu ma właściwości lecznicze w przypadku kurzajek. Jego kwasowość może pomóc w osłabieniu i zniszczeniu wirusa. Można go stosować poprzez moczenie chorego miejsca w roztworze octu jabłkowego i wody lub przykładać nasączony wacik do kurzajki na noc. Metoda z użyciem taśmy klejącej, polegająca na zaklejeniu kurzajki na kilka dni szczelną taśmą, ma na celu „uduszenie” brodawki i pobudzenie układu odpornościowego do jej zwalczania. Po zdjęciu taśmy, kurzajkę zwykle się delikatnie ściera, a następnie ponownie zakleja. Należy jednak pamiętać, że domowe sposoby nie zawsze są skuteczne i w przypadku braku poprawy lub nasilenia objawów, zawsze warto skonsultować się z lekarzem.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi metodami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Przede wszystkim, jeśli kurzajki pojawiają się w dużych ilościach, szybko się rozprzestrzeniają lub nawracają pomimo stosowanego leczenia, warto zasięgnąć porady specjalisty. Może to świadczyć o obniżonej odporności lub o nietypowej formie infekcji wirusem HPV, która wymaga bardziej specjalistycznego podejścia. Lekarz dermatolog będzie w stanie postawić właściwą diagnozę i dobrać odpowiednią metodę leczenia.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w nietypowych miejscach lub o nietypowym wyglądzie. Brodawki pojawiające się na twarzy, w okolicy narządów płciowych, na błonach śluzowych lub brodawki, które szybko zmieniają kolor, krwawią, swędzą, bolą lub wykazują inne niepokojące objawy, powinny być jak najszybciej skonsultowane z lekarzem. W przypadku brodawek na stopach, które powodują silny ból przy chodzeniu i utrudniają codzienne funkcjonowanie, również zaleca się wizytę u specjalisty. Lekarz może zastosować bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja czy laserowe usuwanie brodawek.
- Gdy kurzajki szybko się mnożą i rozprzestrzeniają.
- W przypadku pojawienia się brodawek w okolicy narządów płciowych.
- Gdy zmiany skórne są bardzo bolesne lub krwawią.
- Jeśli kurzajki zlokalizowane są na twarzy lub błonach śluzowych.
- Gdy domowe metody leczenia nie przynoszą rezultatów.
- W przypadku wątpliwości co do charakteru zmiany skórnej.
Należy również pamiętać, że osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub przyjmujące leki immunosupresyjne, powinny skonsultować się z lekarzem przy pierwszych objawach pojawienia się kurzajek. W ich przypadku wirus HPV może prowadzić do bardziej rozległych i trudnych do leczenia zmian, a nawet do rozwoju nowotworów. Lekarz oceni stan pacjenta i zaleci odpowiednie postępowanie, aby zminimalizować ryzyko powikłań. Warto również pamiętać, że każde nowe, nietypowe zmiany skórne powinny być przedmiotem konsultacji lekarskiej, aby wykluczyć inne, potencjalnie groźniejsze schorzenia.
Kiedy domowe sposoby na kurzajki przestają być bezpieczne
Stosowanie domowych metod w leczeniu kurzajek jest powszechne, jednak istnieją sytuacje, w których takie podejście może stać się niebezpieczne i zamiast przynieść ulgę, może zaszkodzić. Kluczowym sygnałem ostrzegawczym jest brak poprawy lub pogorszenie stanu po kilku tygodniach regularnego stosowania domowych środków. Jeśli kurzajka nie zmniejsza się, nie znika, a wręcz przeciwnie – staje się większa, bardziej bolesna, zaczyna krwawić lub pojawiają się nowe zmiany w jej okolicy, oznacza to, że domowe metody są nieskuteczne i konieczna jest interwencja medyczna. Długotrwałe stosowanie agresywnych substancji, takich jak silne kwasy czy ocet, na nieodpowiednią zmianę skórną może prowadzić do uszkodzenia zdrowej tkanki, powstawania blizn, a nawet infekcji bakteryjnych.
Szczególną ostrożność należy zachować przy próbach samodzielnego usuwania kurzajek, na przykład poprzez wycinanie ich ostrymi narzędziami. Jest to niezwykle ryzykowne, ponieważ może prowadzić do silnego krwawienia, zakażenia, a także do szybszego rozprzestrzeniania się wirusa HPV na inne części ciała. Pośpieszne i nieprofesjonalne działania mogą przynieść więcej szkody niż pożytku, prowadząc do powikłań, których leczenie będzie znacznie trudniejsze i kosztowniejsze niż pierwotny problem. Dlatego też, jeśli pacjent nie jest pewien co do charakteru zmiany skórnej lub obawia się powikłań, powinien zrezygnować z domowych eksperymentów.
- Gdy domowe leczenie nie przynosi żadnych efektów.
- W przypadku pojawienia się silnego bólu lub krwawienia ze zmiany.
- Gdy kurzajka zaczyna się powiększać lub zmieniać kolor.
- Po próbie samodzielnego wycięcia lub zerwania brodawki.
- W przypadku pojawienia się oznak infekcji bakteryjnej.
- Gdy mamy do czynienia z nietypowym wyglądem zmiany skórnej.
Należy również pamiętać, że niektóre domowe metody, choć wydają się łagodne, mogą wywołać silne reakcje alergiczne lub podrażnienia, zwłaszcza u osób z wrażliwą skórą. Aplikacja niektórych substancji, na przykład octu czy czosnku, na otwarte rany lub uszkodzoną skórę może prowadzić do silnego pieczenia, zaczerwienienia i obrzęku. W takich sytuacjach należy natychmiast zaprzestać stosowania danej metody i przepłukać skórę wodą. Jeśli objawy nie ustępują, konieczna jest konsultacja lekarska. Ważne jest, aby zawsze dokładnie ocenić potencjalne ryzyko związane z daną metodą i nie stosować jej, jeśli istnieją jakiekolwiek wątpliwości co do jej bezpieczeństwa i skuteczności.