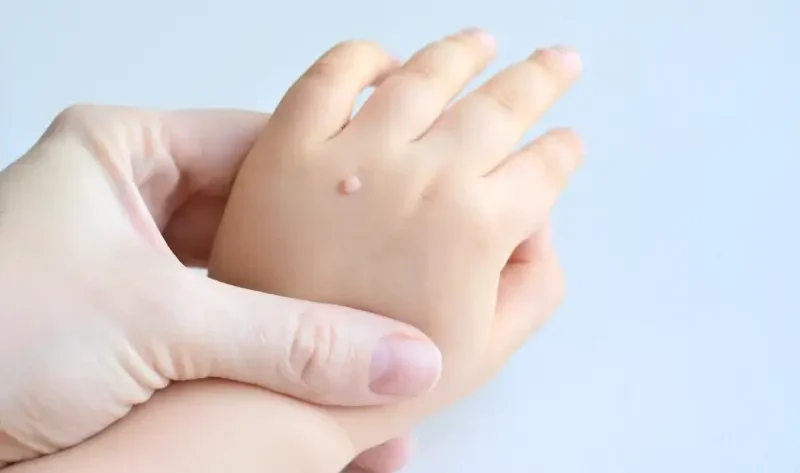
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się w każdym wieku i na każdej części ciała. Ich obecność bywa uciążliwa, a niekiedy nawet bolesna, dlatego wiele osób zastanawia się, skąd się biorą kurzajki i jakie są przyczyny ich powstawania. Odpowiedź na to pytanie leży głęboko w biologii wirusów i reakcji naszego organizmu na ich obecność.
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus). Jest to grupa wirusów, która obejmuje ponad sto różnych typów, a każdy z nich ma predyspozycje do infekowania określonych obszarów skóry lub błon śluzowych. Nie wszystkie typy HPV powodują kurzajki – niektóre są odpowiedzialne za inne schorzenia, w tym te o potencjale onkogennym. Jednak te, które wywołują brodawki, infekują komórki naskórka, prowadząc do ich nadmiernego namnażania się i charakterystycznego, grudkowego wyglądu.
Infekcja wirusem HPV następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, które miały styczność z wirusem. Wirus przenosi się łatwo w miejscach o zwiększonej wilgotności i cieple, takich jak baseny, sauny, szatnie czy siłownie. Naskórek, który jest uszkodzony – na przykład przez drobne ranki, zadrapania czy otarcia – stwarza idealne wrota dla wirusa. Nawet mikroskopijne uszkodzenia mogą umożliwić wirusowi wniknięcie do głębszych warstw skóry, gdzie zaczyna się jego namnażanie.
Ważnym aspektem jest również odporność organizmu. Osoby o silnym układzie immunologicznym mogą skutecznie zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne. Czasami wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a kurzajki pojawiają się dopiero wtedy, gdy odporność spada. Może to być spowodowane stresem, chorobą, niedoborami żywieniowymi lub przyjmowaniem leków immunosupresyjnych. Zrozumienie mechanizmu przenoszenia i wpływu odporności jest kluczowe do zapobiegania i leczenia.
Odpowiedź na pytanie skąd sie biorą kurzajki u dzieci
Dzieci są grupą szczególnie narażoną na powstawanie kurzajek, co wynika z kilku czynników. Ich skóra jest często bardziej delikatna i podatna na drobne uszkodzenia, a ich naturalna ciekawość świata sprawia, że częściej eksplorują otoczenie, w tym miejsca publiczne, gdzie wirus HPV może być obecny. Zrozumienie, skąd się biorą kurzajki u dzieci, jest kluczowe dla rodziców, aby mogli skutecznie chronić swoje pociechy i odpowiednio reagować na pojawiające się zmiany.
Głównym źródłem infekcji wirusem HPV u dzieci jest kontakt ze środowiskiem. Miejsca takie jak place zabaw, piaskownice, baseny, a nawet przedszkola i szkoły, mogą być rezerwuarem wirusa. Dzieci często bawią się boso, a ich skóra, szczególnie na stopach, jest narażona na kontakt z wirusem obecnym na mokrych nawierzchniach. Mikrouszkodzenia naskórka, które powstają podczas zabawy, takie jak drobne zadrapania czy otarcia, ułatwiają wirusowi wniknięcie do organizmu.
Kolejnym ważnym czynnikiem jest kontakt bezpośredni. Dzieci często nie przejmują się higieną tak jak dorośli, dzielą się zabawkami, a także nieświadomie dotykają zmian skórnych u innych dzieci, co może prowadzić do przenoszenia wirusa. Ważne jest, aby uczyć dzieci podstawowych zasad higieny, takich jak częste mycie rąk, unikanie drapania kurzajek i nie dzielenie się ręcznikami czy innymi osobistymi przedmiotami.
Należy również pamiętać o roli układu odpornościowego. U dzieci układ immunologiczny wciąż się rozwija, co może sprawiać, że są one bardziej podatne na infekcje wirusowe. Choć organizm dziecięcy potrafi skutecznie zwalczać wiele patogenów, czasem wirus HPV jest w stanie przełamać naturalne bariery obronne i wywołać brodawki. W przypadku dzieci, które mają tendencję do częstego pojawiania się kurzajek, warto skonsultować się z lekarzem pediatrą lub dermatologiem, aby wykluczyć ewentualne przyczyny związane z osłabieniem odporności.
Kiedy i dlaczego kurzajki pojawiają się na dłoniach
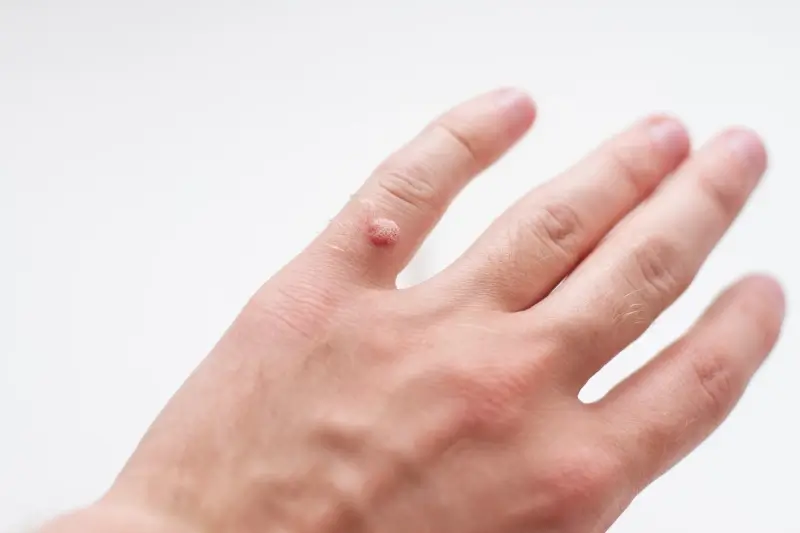
Przede wszystkim, dłonie mają stały kontakt z otoczeniem. Dotykamy nimi niemal wszystkiego – klamek, poręczy, pieniędzy, urządzeń elektronicznych, innych ludzi. Jeśli na którejś z tych powierzchni znajduje się wirus HPV, istnieje duże prawdopodobieństwo przeniesienia go na skórę dłoni. Szczególnie narażone są miejsca, gdzie skóra jest cieńsza lub posiada drobne uszkodzenia, takie jak pęknięcia naskórka spowodowane suchością czy pracą manualną.
Częste mycie rąk, choć jest podstawową zasadą higieny, może paradoksalnie sprzyjać infekcji, jeśli nie zostanie wykonane prawidłowo. Długotrwałe moczenie skóry, zwłaszcza w gorącej wodzie, osłabia jej naturalną barierę ochronną. Po umyciu rąk, jeśli nie zostaną one dokładnie wysuszone, wilgotne środowisko staje się idealnym miejscem dla wirusa do wniknięcia w naskórek. Dlatego tak ważne jest dokładne osuszenie dłoni po każdym kontakcie z wodą.
Kurzajki na dłoniach mogą przybierać różne formy – od małych, płaskich grudek, po większe, brodawkowate zmiany. Często pojawiają się w miejscach narażonych na otarcia i urazy, takich jak opuszki palców, okolice paznokci czy grzbiety dłoni. Wirus HPV jest bardzo zakaźny, dlatego jedna kurzajka na dłoni może szybko doprowadzić do powstania kolejnych, zarówno na tej samej dłoni, jak i na drugiej. Dzieje się tak na skutek przenoszenia wirusa przez drapanie lub dotykanie zainfekowanego miejsca.
Warto również zwrócić uwagę na fakt, że niektóre typy wirusa HPV mają szczególne powinowactwo do skóry dłoni. Na przykład, typy HPV 1, 2 i 4 często powodują brodawki zwykłe, które są najczęściej spotykane właśnie na rękach i palcach. Zrozumienie tego specyficznego związku między wirusem a lokalizacją zmian jest kluczowe dla skutecznego leczenia i zapobiegania nawrotom.
Gdzie szukać pomocy medycznej w przypadku kurzajek
Gdy kurzajki stają się uciążliwe, bolesne lub po prostu chcemy się ich pozbyć, kluczowe jest wiedzieć, gdzie szukać profesjonalnej pomocy. Choć wiele osób próbuje samodzielnie leczyć te zmiany, konsultacja z lekarzem może zapewnić skuteczniejsze i bezpieczniejsze metody terapeutyczne. Odpowiedni specjalista pomoże postawić trafną diagnozę i dobrać najlepszą strategię leczenia.
Pierwszym krokiem, który można podjąć, jest wizyta u lekarza pierwszego kontaktu, czyli lekarza rodzinnego. Lekarz ten może wstępnie ocenić charakter zmiany skórnej i wdrożyć podstawowe metody leczenia. W przypadkach typowych kurzajek, lekarz rodzinny może zalecić dostępne bez recepty preparaty, takie jak maści czy płyny zawierające kwas salicylowy lub inne substancje keratolityczne. Może również udzielić wskazówek dotyczących higieny i profilaktyki.
Jeśli problem jest bardziej złożony, lub standardowe metody leczenia okazują się nieskuteczne, lekarz rodzinny skieruje pacjenta do specjalisty – dermatologa. Dermatolog to lekarz posiadający szczegółową wiedzę na temat chorób skóry i jej przydatków. Jest on najlepiej przygotowany do diagnozowania i leczenia różnego rodzaju brodawek, w tym tych nietypowych lub opornych na terapię. Dermatolog dysponuje szerszym wachlarzem metod terapeutycznych.
Wśród metod stosowanych przez dermatologów znajdują się:
- Krioterapia: zamrażanie brodawki ciekłym azotem, co prowadzi do jej zniszczenia.
- Elektrokoagulacja: wypalanie brodawki prądem elektrycznym.
- Laseroterapia: usuwanie brodawki za pomocą wiązki lasera.
- Terapia farmakologiczna: stosowanie silniejszych preparatów chemicznych na receptę, w tym środków zawierających podofilotoksynę lub imikwimod, które stymulują układ odpornościowy do walki z wirusem.
- Chirurgiczne wycięcie: w rzadkich przypadkach, gdy inne metody zawodzą, brodawka może zostać chirurgicznie usunięta.
Warto również wspomnieć o gabinetach medycyny estetycznej, które często oferują nowoczesne metody usuwania kurzajek, zwłaszcza laseroterapię. Jednak podstawową i najbezpieczniejszą ścieżką diagnostyczną pozostaje wizyta u lekarza, który może profesjonalnie ocenić stan skóry i skierować do odpowiedniego specjalisty lub gabinetu.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
Zrozumienie mechanizmu działania wirusa HPV jest kluczowe do pełnego pojmowania, skąd się biorą kurzajki. Wirus brodawczaka ludzkiego, po wniknięciu do organizmu, zaczyna proces, który prowadzi do niekontrolowanego wzrostu komórek naskórka, manifestującego się jako brodawka. Proces ten jest złożony i angażuje interakcję między wirusem a komórkami gospodarza.
Po przedostaniu się do naskórka, zazwyczaj przez drobne uszkodzenia skóry, wirus HPV infekuje komórki warstwy podstawnej naskórka. Wirus nie wnika do krwiobiegu, lecz pozostaje w obrębie skóry. Tam, w zależności od typu wirusa i stanu odporności organizmu, może przejść w fazę latentną (uśpioną) lub od razu rozpocząć aktywną replikację. W fazie aktywnej wirus zaczyna manipulować cyklem życiowym zainfekowanych komórek.
Kluczowym mechanizmem działania wirusa jest jego zdolność do zakłócania naturalnych procesów regulujących podział komórkowy. Wirus HPV koduje specyficzne białka (zwane E6 i E7), które mają zdolność wiązania i degradacji kluczowych białek komórkowych odpowiedzialnych za kontrolę cyklu komórkowego i apoptozę (zaprogramowaną śmierć komórki). Białka te to między innymi p53 i Rb.
Kiedy białka p53 i Rb są unieszkodliwione przez białka wirusowe, komórki tracą zdolność do zatrzymywania cyklu komórkowego w przypadku uszkodzenia DNA i nie są w stanie zainicjować apoptozy. W efekcie komórki zainfekowane wirusem HPV zaczynają się dzielić w sposób niekontrolowany i nadmierny. Dodatkowo, wirus stymuluje komórki do zwiększonej produkcji keratyny, białka budującego naskórek.
Połączenie nadmiernego podziału komórkowego i zwiększonej produkcji keratyny prowadzi do powstania widocznej, uniesionej zmiany na skórze – czyli kurzajki. Zewnętrzna warstwa kurzajki jest zbudowana z hiperkeratotycznego naskórka, który chroni wirusa i stanowi jego rezerwuar. Komórki łuszczące się z powierzchni kurzajki zawierają cząsteczki wirusa, które mogą być łatwo przenoszone na inne osoby lub inne części ciała, kontynuując cykl infekcji.
Profilaktyka i zapobieganie nawrotom kurzajek
Po skutecznym pozbyciu się kurzajek, wielu pacjentów zastanawia się, jak zapobiec ich ponownemu pojawieniu się. Profilaktyka jest kluczowa, zwłaszcza że wirus HPV może pozostawać w organizmie w stanie uśpienia lub łatwo można ulec ponownej infekcji. Skuteczne metody zapobiegania kurzajkom opierają się na higienie, wzmacnianiu odporności i unikaniu ekspozycji na wirusa.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne i dokładne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub osobami, które mogą być zainfekowane, jest niezwykle ważne. Po umyciu rąk należy je starannie osuszyć, aby zminimalizować wilgotne środowisko sprzyjające wirusom. Należy unikać drapania lub dotykania istniejących kurzajek, ponieważ może to prowadzić do rozsiewania wirusa na inne części ciała lub do zakażenia innych osób.
Unikanie miejsc, gdzie wirus HPV jest powszechnie obecny, również odgrywa istotną rolę. W miejscach takich jak baseny, sauny, siłownie czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapków. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, które mogły mieć kontakt ze skórą zainfekowaną wirusem.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu wspierają naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV i zapobiegać rozwojowi objawowych zmian skórnych.
Istnieją również szczepienia przeciwko niektórym typom wirusa HPV, które mogą chronić przed infekcją i rozwojem brodawek narządów płciowych oraz niektórych typów nowotworów. Chociaż te szczepionki nie chronią przed wszystkimi typami wirusa powodującymi kurzajki skórne, mogą one stanowić dodatkową formę ochrony przed najbardziej niebezpiecznymi odmianami wirusa.
Dla osób, które miały już kurzajki, ważne jest, aby być czujnym i reagować na wszelkie nowe zmiany skórne. Regularne oglądanie swojej skóry, zwłaszcza dłoni i stóp, może pomóc w wczesnym wykryciu nawrotu. W przypadku zauważenia podejrzanej zmiany, należy niezwłocznie skonsultować się z lekarzem, aby wdrożyć odpowiednie leczenie i zapobiec dalszemu rozprzestrzenianiu się wirusa.
Różnice między kurzajkami a innymi zmianami skórnymi
Wiele zmian skórnych może przypominać kurzajki, co czasami prowadzi do błędnej diagnozy i nieodpowiedniego leczenia. Zrozumienie subtelnych różnic między kurzajkami a innymi, podobnymi zmianami jest kluczowe dla właściwego postępowania i uniknięcia powikłań. Warto wiedzieć, skąd się biorą kurzajki, ale równie ważne jest odróżnienie ich od innych schorzeń.
Najczęściej kurzajki mylone są z odciskami, modzelami czy innymi brodawkami wirusowymi. Odciski i modzele są zazwyczaj wynikiem nadmiernego nacisku lub tarcia na skórę, szczególnie na stopach. Mają one twardą, zrogowaciałą powierzchnię, ale w przeciwieństwie do kurzajek, nie są wywoływane przez wirusy i zazwyczaj nie posiadają charakterystycznych, czarnych kropek (zakrzepłych naczyń krwionośnych), które często są widoczne w głębszych warstwach kurzajek. Odciski są zazwyczaj bardziej gładkie i symetryczne w kształcie.
Innym schorzeniem, które może być mylone z kurzajką, jest mięczak zakaźny. Jest to infekcja wirusowa, ale wywoływana przez inny typ wirusa (poxwirusy). Zmiany wywoływane przez mięczaka zakaźnego mają zazwyczaj kształt małych, kopułkowatych grudek z charakterystycznym wgłębieniem w środku (tzw. pępkowate wgłębienie). Mięczak zakaźny jest bardziej powszechny u dzieci i często występuje w skupiskach.
Czasami kurzajki mogą być błędnie brane za znamiona barwnikowe (pieprzyki). Znamiona są zazwyczaj płaskie lub lekko wypukłe, mają regularny kształt i kolor, który może być jednolity lub zróżnicowany. W przeciwieństwie do kurzajek, znamiona nie rosną w sposób niekontrolowany i nie są wywoływane przez wirusy. Ważne jest, aby wszelkie podejrzane zmiany barwnikowe konsultować z dermatologiem, aby wykluczyć ryzyko czerniaka.
W przypadku niepewności co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem. Tylko specjalista może postawić prawidłową diagnozę, biorąc pod uwagę wygląd zmiany, jej lokalizację, historię medyczną pacjenta oraz, w razie potrzeby, wykonując dodatkowe badania. Właściwa diagnoza jest podstawą do skutecznego leczenia i zapobiegania ewentualnym problemom zdrowotnym.