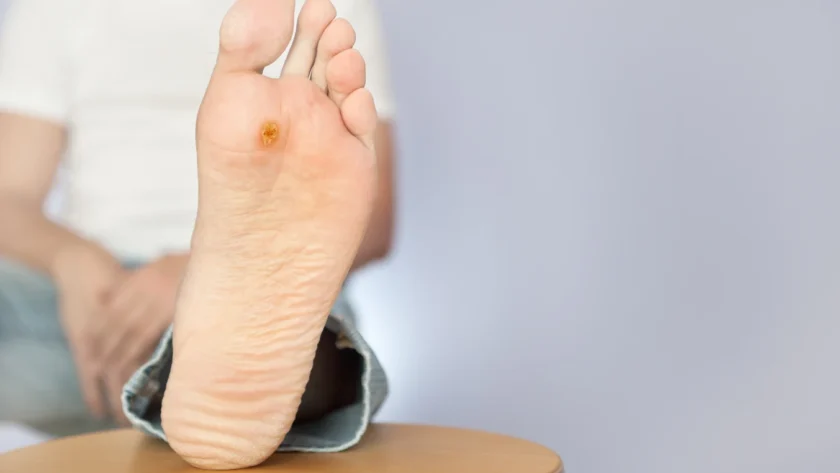
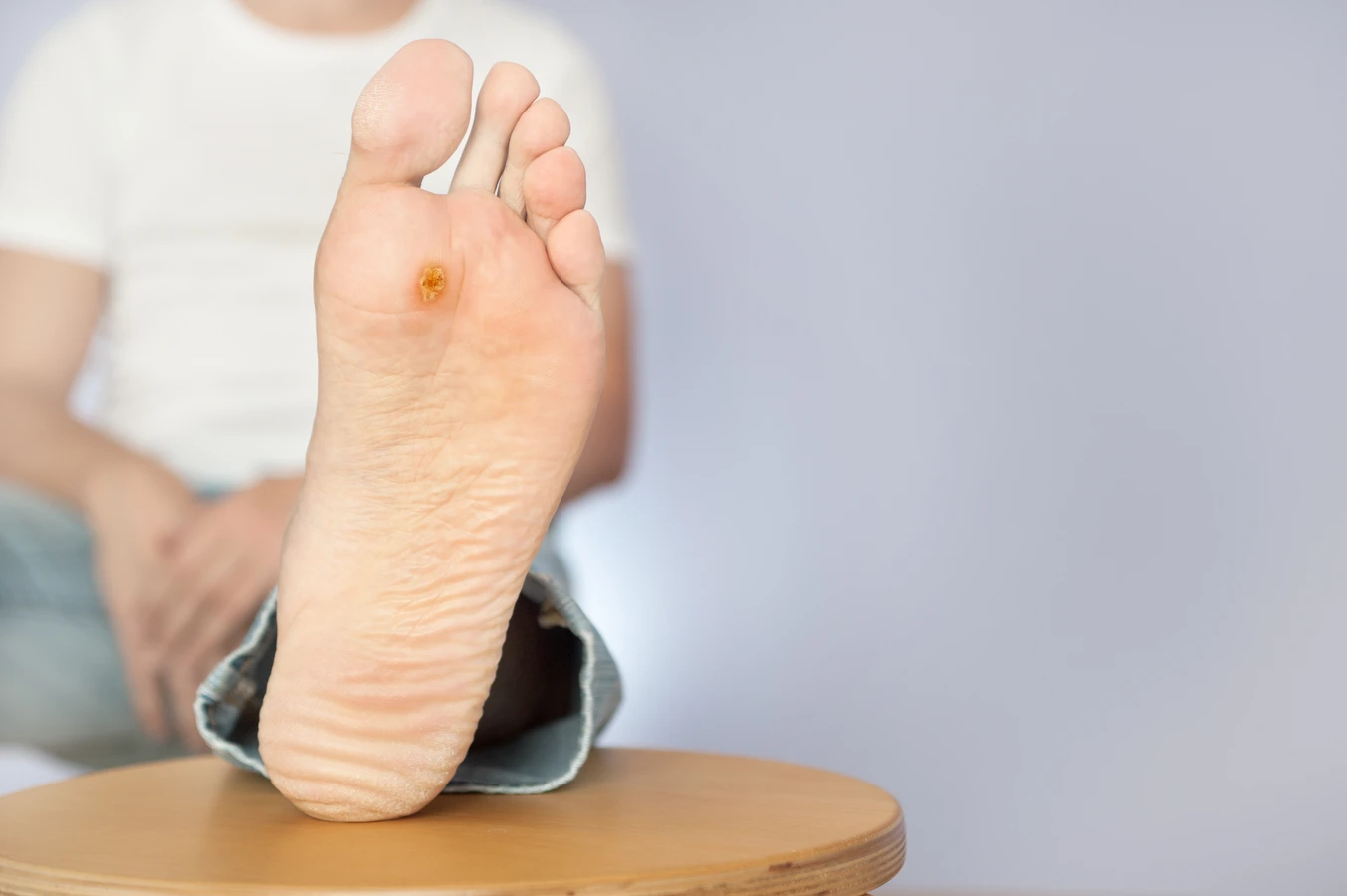
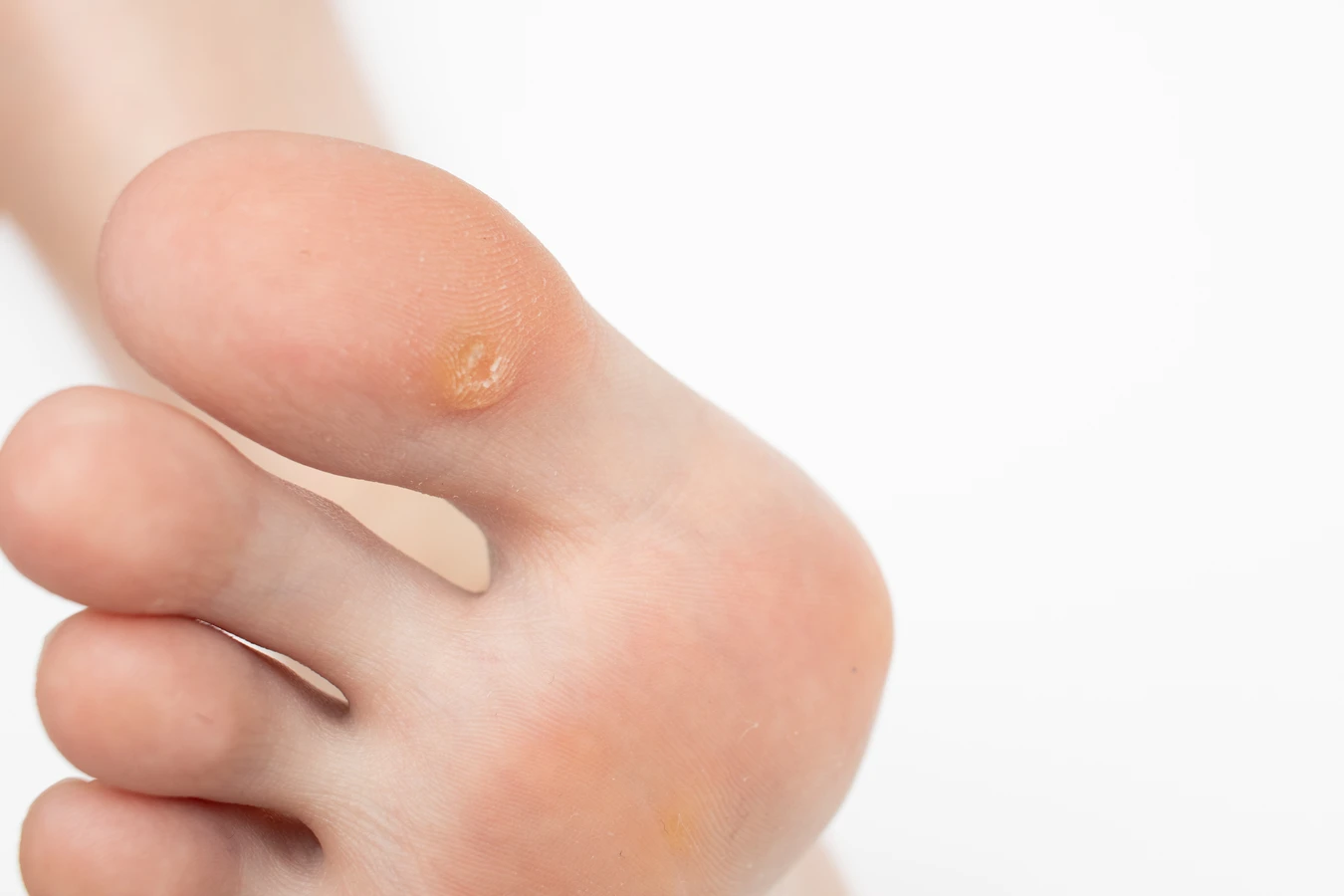
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te nieestetyczne wyrostki mogą pojawić się na różnych częściach ciała, sprawiając dyskomfort i niejednokrotnie budząc niepokój. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia.
Wirus HPV, odpowiedzialny za kurzajki, jest niezwykle rozpowszechniony. Istnieje ponad sto jego typów, a każdy z nich preferuje inne rejony ciała. Niektóre typy wirusa HPV mogą prowadzić do rozwoju brodawek na dłoniach i stopach, inne zaś mogą być przyczyną kurzajek płciowych. Infekcja następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, które miały styczność z wirusem, takimi jak ręczniki, obuwie czy przybory higieniczne.
Układ odpornościowy odgrywa fundamentalną rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym organizm jest w stanie skutecznie zwalczyć wirusa, zapobiegając rozwojowi brodawek lub powodując ich samoistne ustąpienie. Natomiast osłabiona odporność, spowodowana chorobami, stresem, niedożywieniem czy przyjmowaniem leków immunosupresyjnych, stwarza doskonałe warunki do namnażania się wirusa i powstawania kurzajek.
Uszkodzenia skóry stanowią bramę dla wirusa HPV. Nawet drobne ranki, zadrapania, otarcia czy pęknięcia naskórka mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego też osoby pracujące fizycznie, sportowcy czy dzieci, które są bardziej narażone na drobne urazy skóry, częściej borykają się z problemem kurzajek. Wilgotne środowisko, takie jak baseny, sauny czy szatnie, sprzyja rozprzestrzenianiu się wirusa, dlatego należy zachować szczególną ostrożność w takich miejscach.
Warto pamiętać, że kurzajki są zaraźliwe. Mogą przenosić się z jednej części ciała na drugą (samoinokulacja) lub na inne osoby. Drapanie lub skubanie brodawek może prowadzić do rozprzestrzenienia wirusa, dlatego zaleca się unikanie takich praktyk. Świadomość czynników ryzyka i stosowanie podstawowych zasad higieny osobistej może znacząco zredukować prawdopodobieństwo infekcji wirusem HPV.
Jak wirus HPV powoduje powstawanie kurzajek na ciele
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą powstawania kurzajek. Po wniknięciu do organizmu, najczęściej przez uszkodzoną skórę, wirus namnaża się w komórkach naskórka. Specyficzne typy HPV atakują różne rejony skóry, prowadząc do powstania charakterystycznych zmian.
Proces infekcji rozpoczyna się od momentu, gdy wirus HPV dostanie się do głębszych warstw naskórka. Tam wirus integruje się z materiałem genetycznym komórki gospodarza, wykorzystując jej mechanizmy do własnego rozmnażania. Wirus HPV nie powoduje bezpośredniego uszkodzenia komórek, ale wpływa na ich cykl życiowy, przyspieszając ich podział i różnicowanie. To właśnie nadmierny i nieprawidłowy rozrost komórek naskórka jest widoczny jako kurzajka.
Okres inkubacji wirusa HPV może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie osoba zarażona może nie wykazywać żadnych objawów, a jednak być źródłem zakażenia dla innych. Czas potrzebny na pojawienie się widocznej kurzajki zależy od wielu czynników, w tym od typu wirusa, jego ilości oraz indywidualnej reakcji immunologicznej organizmu.
Różnorodność typów wirusa HPV skutkuje odmiennym wyglądem i lokalizacją kurzajek. Na przykład, wirusy HPV typu 1 i 2 często powodują powstawanie brodawek zwykłych, które najczęściej pojawiają się na palcach, dłoniach i łokciach. Brodawki stóp, zwane kurzajkami podeszwowymi, są zazwyczaj wywoływane przez wirusy HPV typu 1, 4 i 60. Z kolei brodawki płaskie, które mają gładką powierzchnię i mogą pojawiać się na twarzy i grzbietach dłoni, są związane z wirusami HPV typu 3 i 10. Wirusy HPV typu 6 i 11 są odpowiedzialne za brodawki płciowe, zwane kłykcinami kończystymi.
Należy podkreślić, że większość infekcji HPV jest bezobjawowa i samoograniczająca się, co oznacza, że układ odpornościowy radzi sobie z wirusem bez konieczności interwencji medycznej. Jednak w niektórych przypadkach, szczególnie przy osłabionej odporności, wirus może przetrwać i prowadzić do rozwoju uporczywych brodawek. Ważne jest, aby nie bagatelizować pojawienia się kurzajek, zwłaszcza jeśli szybko się rozprzestrzeniają, zmieniają wygląd lub powodują ból.
Czynniki sprzyjające rozwojowi kurzajek na skórze
Osłabiona odporność jest jednym z kluczowych czynników. Kiedy nasz system immunologiczny jest osłabiony, staje się mniej skuteczny w zwalczaniu infekcji wirusowych. Dzieje się tak w przypadku osób chorujących przewlekle, przyjmujących leki immunosupresyjne (np. po przeszczepach narządów), doświadczających silnego stresu, niedożywionych lub po prostu w okresie rekonwalescencji. W takich sytuacjach wirus HPV ma ułatwioną drogę do namnażania się i powodowania powstawania brodawek.
Wilgotne i ciepłe środowisko to raj dla wirusa HPV. Miejsca takie jak baseny, prysznice publiczne, sauny, szatnie czy siłownie są idealnym siedliskiem dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji. Woda, zwłaszcza gorąca, może zmiękczać skórę, ułatwiając wirusom wniknięcie. Dlatego też zaleca się noszenie obuwia ochronnego w miejscach publicznych o podwyższonej wilgotności.
Uszkodzenia skóry, nawet te najmniejsze, otwierają drzwi dla wirusa. Drobne skaleczenia, otarcia, pęknięcia naskórka, zadrapania czy ukąszenia owadów mogą stać się miejscem, w którym wirus HPV znajdzie drogę do wniknięcia w głębsze warstwy skóry. Osoby pracujące fizycznie, sportowcy, a także dzieci, które są bardziej narażone na urazy skóry, powinny zwracać szczególną uwagę na higienę i ochronę drobnych ran.
Bezpośredni kontakt ze skórą osoby zarażonej jest najczęstszą drogą transmisji wirusa HPV. Dotknięcie kurzajki lub miejsca, gdzie wirus się znajduje, a następnie dotknięcie własnej skóry, może prowadzić do zakażenia. Wirus może przenosić się również poprzez wspólne używanie przedmiotów osobistego użytku, takich jak ręczniki, ubrania, obuwie czy narzędzia do manicure i pedicure. Dlatego ważne jest, aby nie dzielić się takimi przedmiotami z innymi osobami.
Samoinokulacja, czyli przenoszenie wirusa z jednej części ciała na drugą, jest również częstym zjawiskiem. Drapanie lub skubanie istniejącej kurzajki może spowodować przeniesienie wirusa na inne obszary skóry, prowadząc do powstania nowych brodawek. Jest to szczególnie częste w przypadku brodawek na dłoniach i stopach. Unikanie dotykania i manipulowania przy istniejących kurzajkach jest kluczowe w zapobieganiu ich rozprzestrzenianiu.
Kiedy kurzajki mogą być powodem do niepokoju
Chociaż kurzajki są zazwyczaj łagodnymi zmianami skórnymi, istnieją sytuacje, w których ich obecność może stanowić powód do niepokoju i wymagać konsultacji lekarskiej. Wczesne rozpoznanie potencjalnie groźnych objawów jest kluczowe dla właściwego leczenia i zapobiegania powikłaniom.
Zmiana wyglądu kurzajki jest sygnałem alarmowym. Jeśli brodawka zaczyna szybko rosnąć, zmienia kolor, krwawi, staje się nieregularna, swędzi lub boli, należy niezwłocznie skonsultować się z lekarzem. Takie zmiany mogą sugerować, że mamy do czynienia nie tylko ze zwykłą kurzajką, ale potencjalnie z inną, bardziej poważną zmianą skórną, w tym z rakiem skóry. Wirusy HPV, zwłaszcza te z grupy wysokiego ryzyka, mogą w rzadkich przypadkach przyczyniać się do rozwoju nowotworów, dlatego ważne jest monitorowanie wszelkich niepokojących zmian.
Lokalizacja kurzajki ma znaczenie. Brodawki zlokalizowane w miejscach narażonych na tarcie i ucisk, takich jak stopy (kurzajki podeszwowe) czy okolice intymne (brodawki płciowe), mogą powodować szczególny dyskomfort i ból. Kurzajki na stopach utrudniają chodzenie, a te w miejscach intymnych mogą być źródłem infekcji bakteryjnych i problemów podczas współżycia. Brodawki na twarzy lub dłoniach mogą wpływać na estetykę i samoocenę, a w przypadku brodawek płciowych, mogą być związane z ryzykiem przeniesienia infekcji na partnera.
Duża liczba kurzajek lub ich szybkie rozprzestrzenianie się może wskazywać na obniżoną odporność organizmu. Jeśli pojawia się wiele nowych brodawek w krótkim czasie, lub istniejące szybko się powiększają, warto zbadać przyczynę takiego stanu. Może to być sygnał, że układ immunologiczny nie radzi sobie z infekcją wirusową. Lekarz może zlecić dodatkowe badania w celu oceny stanu zdrowia i zidentyfikowania ewentualnych chorób współistniejących.
Ból i dyskomfort towarzyszący kurzajce to kolejny sygnał wymagający uwagi. Chociaż niektóre brodawki mogą być niebolesne, te zlokalizowane w miejscach narażonych na nacisk, jak podeszwy stóp, mogą powodować silny ból utrudniający codzienne funkcjonowanie. Ciągłe poczucie dyskomfortu, pieczenie lub mrowienie w okolicy kurzajki również nie powinno być bagatelizowane.
Nawracające kurzajki, które mimo leczenia powracają, również mogą być powodem do zaniepokojenia. Częste nawroty mogą świadczyć o tym, że wirus nie został całkowicie zwalczony lub że istnieją inne czynniki sprzyjające jego rozwojowi. W takich przypadkach lekarz może zalecić bardziej zaawansowane metody leczenia lub przeprowadzić dodatkową diagnostykę w celu wykluczenia innych schorzeń.
Profilaktyka i zapobieganie powstawaniu kurzajek
Chociaż całkowite wyeliminowanie ryzyka zarażenia wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć prawdopodobieństwo powstania kurzajek. Kluczem jest świadomość zagrożeń i stosowanie odpowiednich zasad higieny.
Utrzymanie dobrej higieny osobistej jest podstawą profilaktyki. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub osobami potencjalnie zainfekowanymi, pomaga usunąć wirusa z powierzchni skóry. Ważne jest, aby dokładnie osuszać skórę, ponieważ wilgoć sprzyja rozwojowi wirusów. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, również ogranicza ryzyko przeniesienia wirusa.
Ochrona skóry przed uszkodzeniami jest istotna w zapobieganiu infekcjom. Drobne rany, skaleczenia czy otarcia powinny być natychmiast dezynfekowane i zabezpieczane plastrem. Szczególną ostrożność należy zachować w miejscach, gdzie skóra jest narażona na podrażnienia, jak na przykład stopy. Stosowanie kremów nawilżających może pomóc zapobiegać pękaniu naskórka, zwłaszcza w okresach suchych.
Zachowanie ostrożności w miejscach publicznych o podwyższonej wilgotności jest kluczowe. Noszenie obuwia ochronnego na basenach, pod prysznicami, w saunach i szatniach znacząco zmniejsza ryzyko infekcji wirusem HPV. Chodzenie boso w takich miejscach powinno być unikane. Po powrocie do domu obuwie powinno być dokładnie wysuszone, aby zapobiec rozwojowi grzybów i bakterii.
Wzmacnianie układu odpornościowego jest ważnym elementem profilaktyki. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają prawidłowe funkcjonowanie systemu immunologicznego. Silna odporność jest w stanie skuteczniej zwalczać wirusa HPV, zapobiegając rozwojowi brodawek lub powodując ich samoistne ustąpienie.
Unikanie dotykania i drapania istniejących kurzajek jest niezwykle ważne w zapobieganiu ich rozprzestrzenianiu się. Drapanie może prowadzić do samoinokulacji, czyli przeniesienia wirusa na inne części ciała. Jeśli konieczne jest usunięcie kurzajki, należy używać wyłącznie przeznaczonych do tego środków i unikać samodzielnego wycinania czy skubania zmian skórnych. W przypadku wątpliwości lub trudności w leczeniu, zaleca się konsultację z lekarzem.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest nie tylko wskazana, ale wręcz konieczna. Niektóre objawy mogą sugerować poważniejsze problemy zdrowotne lub potrzebę zastosowania profesjonalnych metod leczenia.
Gdy kurzajka jest bolesna, szybko rośnie lub krwawi, jest to sygnał alarmowy. Takie zmiany mogą świadczyć o czymś więcej niż zwykłej brodawce. Szczególnie jeśli kurzajka zmienia kolor, kształt, staje się nieregularna lub pojawia się na niej owrzodzenie, należy niezwłocznie zgłosić się do lekarza. W takich przypadkach konieczna może być dalsza diagnostyka w celu wykluczenia zmian złośliwych, które mogą być spowodowane niektórymi typami wirusa HPV.
Lokalizacja kurzajki ma kluczowe znaczenie dla decyzji o wizycie u specjalisty. Brodawki zlokalizowane w okolicach intymnych (kłykciny kończyste) zawsze wymagają konsultacji lekarskiej. Są one przenoszone drogą płciową i mogą być związane z wyższym ryzykiem rozwoju nowotworów narządów płciowych. Podobnie, kurzajki na twarzy lub w okolicy oczu mogą powodować problemy estetyczne i wymagać precyzyjnego leczenia, aby nie pozostawić blizn.
Jeżeli kurzajki pojawiają się w dużej liczbie lub szybko się rozprzestrzeniają po całym ciele, może to świadczyć o znacznym osłabieniu układu odpornościowego. W takiej sytuacji lekarz może zlecić badania w celu zidentyfikowania przyczyny problemu, która może leżeć w chorobach autoimmunologicznych, infekcjach lub innych schorzeniach osłabiających organizm. Szybkie rozprzestrzenianie się brodawek jest sygnałem, że organizm nie radzi sobie z infekcją.
W przypadku, gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach, lub gdy kurzajka staje się coraz bardziej uporczywa, konieczna jest pomoc lekarza. Istnieją profesjonalne metody leczenia, takie jak kriodekcja (wymrażanie), elektrokoagulacja (wypalanie) czy leczenie laserowe, które mogą być bardziej skuteczne w przypadku opornych brodawek. Lekarz dobierze odpowiednią metodę w zależności od rodzaju, lokalizacji i wielkości kurzajki.
Nawracające kurzajki, które pojawiają się ponownie po leczeniu, również powinny skłonić do wizyty u lekarza. Częste nawroty mogą oznaczać, że wirus nie został całkowicie zwalczony lub że istnieją inne czynniki sprzyjające jego rozwojowi. Lekarz może zaproponować inne strategie leczenia lub zlecić badania w celu zidentyfikowania przyczyny nawrotów. Ważne jest, aby nie lekceważyć powracających problemów skórnych.